Человеческий эпидермис представляет собой самый большой орган. Он характеризуется высокой чувствительностью. Именно кожа незамедлительно реагирует даже на самые незначительные изменения, которые происходят внутри тела либо в окружающей обстановке. Сыпь на коже свидетельствует о том, что в организме происходят какие-то процессы. Причины ее возникновения могут быть самыми разнообразными, но в большинстве случаев она появляется из-за дерматологических заболеваний.
О чём свидетельствует сыпь на коже?
Далеко не всегда высыпания свидетельствуют об инфекционной или кожной болезни. Довольно часто они появляются как вестник того, что у человека начинает развиваться хроническое заболевание внутренних органов. Как бы там ни было, разные виды сыпи на коже свидетельствуют о том, что в организме происходят сбои, которые могут ухудшить состояния здоровья и самочувствие человека в целом.
Почему появляются высыпания?
Разные виды сыпи на коже говорят о нарушениях, которые происходят в человеческом организме. Довольно часто они сопровождают аллергические реакции и прочие недуги. При этом усугубляется течение каждой болезни. Нередки случаи, когда сыпь на коже появляется при хронических заболеваниях внутренних органов и целых систем.
Особенности возникновения высыпаний
Сыпь появляется из-за того, что инфекционные возбудители, их токсины и продукты обмена веществ попадают в кожу. После этого эпидермис подвергается процессам раздражения. Именно они являются ответной реакцией организма на инородные тела, что отражается в виде высыпаний. Бывают случаи, когда сыпь возникает из-за определённого раздражителя кожи, к примеру, аллергического характера.

В некоторых случаях по её внешнему виду можно легко определить, о каком заболевании она свидетельствует. К примеру, к таким относится сыпь при ветрянке либо кори. Они называются характерными. Бывают и такие высыпания, появление которых может свидетельствовать сразу о нескольких заболеваниях. По внешнему виду их отличить сложно. Такие случаи подразумевают динамичное наблюдение у врача, в ходе которого уточняется диагноз. Ни в коем случае не стоит игнорировать сыпь на коже у ребёнка, потому что она может указывать на наличие определенных проблем со здоровьем.
Разновидности высыпаний

В зависимости от характера проявления выделяют разные виды сыпи. Она может быть первичной либо вторичной. Первичная характеризуется тем, что она возникает на чистых кожных покровах и проявляется в виде пятна, папулы, везикулы, пустулы, бугорка и даже узла.
Высыпания при кожных заболеваниях
Для кожных заболеваний характерно возникновение сыпи. Она может быть очень разной. Определить её по внешнему виду не так просто. Высыпания на коже рук часто свидетельствуют о болезни кожи. Определить конкретное заболевание может лишь опытный специалист. Заметив первые его признаки, ни в коем случае не стоит откладывать визит к врачу.

Вторичная сыпь
Она появляется на кожных покровах после первичных высыпаний. Для неё характерно наличие определённых составляющих: эрозия, язва, корка, чешуйки, атрофия, лихенизация и вегетация.
Как избавиться от высыпаний?

Для того чтобы вылечить сыпь на коже, необходимо, чтобы лечащий врач назначил специальный курс терапии. Обращение к специалисту убережёт от последствий самолечения, которое может только ухудшить состояние. Есть некоторые виды высыпаний, которые постепенно проходят сами собой. К примеру, к таким относятся высыпания при ветряной оспе, кори, краснухе. Довольно простым лечением можно обойтись лишь в том случае, когда при сдаче анализов был обнаружен только чесоточный клещ. Аллергическая причина высыпаний подразумевает более серьёзный курс терапии. Для такого заболевания характерна сыпь на коже, зуд. В первую очередь возникает острая необходимость определения фактора раздражения. Это делается с помощью кожных проб. Очень часто возникает такая сыпь на коже у ребёнка. В последующем рекомендуется просто избегать воздействия фактора, вызывающего аллергию и сыпь, которой она сопровождается. Проще всего устранить сыпь на коже, лечение которой прописал опытный врач.
Осложнённые высыпания
Если красная сыпь на коже сопровождается неприятными ощущениями, то врач может прописать мази. Как правило, они довольно быстро и эффективно решают подобные проблемы. Их особенностью является содержание гормональных компонентов. Очень часто в подобных средствах содержатся кортикостероиды. Если наблюдаются сыпь на коже, зуд, то бояться гормонов (прописанных врачом!) не следует. Иногда, если случай заболевания сложный, такие вещества вводят даже в виде инъекций.
Когда появилась красная сыпь на коже, ни в коем случае нельзя оставлять её без внимания. Это обусловлено тем, что так просто она скорее всего не исчезнет. В таком случае следует обязательно обратиться к лечащему врачу. Он назначит соответствующий курс терапии с учётом индивидуальных особенностей. Особенно осторожными следует быть, когда появилась сыпь на коже у ребёнка.
Кожу человека можно назвать индикатором здоровья. Особенно это касается маленького ребенка, кожные покровы которого очень чувствительны к любым изменениям – как во внешних условиях, так и в общем состоянии внутренних органов и систем организма.
Кожные высыпания могут носить разный характер. Одни из них не опасны, другие являются сигналом развития аллергического, инфекционного или аутоиммунного процесса. Игнорировать сыпь у ребенка или лечить ее самостоятельно, не выяснив первопричину, нельзя.
Кожные высыпания – очень частое явление у маленьких детейВиды сыпи у малышей
В дерматологии выделяют три большие группы, в которые распределяют все возможные кожные высыпания у младенцев:
- Физиологическая. Этот тип сыпи встречается у новорожденных. Высыпания появляются на теле в результате гормональных изменений, происходящих в организме.
- Иммунологическая. Является следствием воздействия на эпидермис различных раздражающих факторов, например, аллергенов, температуры или трения. К таким высыпаниям относится крапивница, потница, аллергическая реакция или атопический дерматит. Нарушение элементарных правил гигиены также может привести к появлению нежелательных проявлений.
- Инфекционная. Сыпь – симптом, сопутствующий определенному инфекционному (вирусному) заболеванию, например, ветряной оспе или скарлатине (подробнее в статье: ).
Причины появления высыпаний
Существует множество причин, из-за которых на голове, лице, руках, ногах, грудине, спине или затылке, могут возникнуть высыпания. Наиболее вероятными являются:
- Заболевания, носящие вирусный характер. К ним относятся корь, краснуха, ветрянка, мононуклеоз.
- Заболевания бактериальной этиологии. К примеру, скарлатина.
- Аллергия. Вызвать аллергическую реакцию способны пищевые продукты, средства гигиены, одежда, бытовая химия, парфюмерия и косметика, укусы насекомых.
- Механическое повреждение эпидермиса. При недостаточно качественной обработке раны может начаться раздражение кожи вокруг нее, проявляющееся в виде прыщиков, белых точек, бесцветных пузырьков, мурашек, красных или розовых пятен.
- Проблемы со свертываемостью крови. В этой ситуации сыпь представляет собой мелкие кровоизлияния, характерные для менингококкового менингита.
Итак, сыпь у малышей бывает разных видов и имеет различную этиологию. Самостоятельно заниматься диагностикой и определением разновидности высыпаний с помощью фото из интернета, даже с хорошими пояснениями, не стоит. Этим должен заниматься специалист.
Заболевания, сопровождающиеся высыпаниями
Любая разновидность сыпи на теле относится к симптомам болезни. Они могут сильно отличаться внешне. Сыпь бывает папулезная, мелкоточечная или, наоборот, в виде крупных точек или пупырышек. Она встречается разных цветов, начиная с прозрачного или белого окраса и до ярко-красного. Характеристики, описывающие высыпания, напрямую зависят от их этиологии или недуга, который они сопровождают.
Дерматологические болезни
Среди заболеваний дерматологической этиологии, симптомами которых является разнообразная сыпь, можно отметить:
- дерматозы (например, );
- псориаз;
- экзему;
- кандидоз и другие болезни эпидермиса.
Практически всегда заболевания кожи обусловлены проблемами с внутренними органами и системами в совокупности с воздействием внешних факторов. Например, нейродермит может быть спровоцирован сбоями в работе нервной и эндокринной систем на фоне снижения иммунитета. В такой ситуации требуется комплексная терапия с использованием медикаментозных препаратов, а не только мазей или кремов.
 Псориаз на руках у ребенка
Псориаз на руках у ребенка Что касается псориаза, то на начальной стадии внешне он похож на аллергическую реакцию, но со временем бляшки приобретают характерный вид. Другое название заболевания – чешуйчатый лишай. Псориаз и экзема очень редко бывают у детей месячного возраста. Генетическая предрасположенность к этим болезням только после 2 лет.
Аллергическая реакция
Одним из основных симптомов аллергии является сыпь. Негативная реакция – результат приема лекарственных медикаментов или употребление определенных пищевых продуктов. Обладая различной формой и размерами, высыпания могут распространяться по всему телу, включая лицо, грудь, конечности.
Основное характерное отличие сыпи при аллергии – усиление ее выраженности при воздействии аллергена и исчезновение после исключения раздражителя. Еще одна особенность – наличие сильного зуда.
Самыми частыми проявлениями аллергической сыпи считаются:
- . Возникает из-за продуктов, лекарств и температурных факторов. Иногда определить истинную причину крапивницы невозможно.
- . Представляет собой папулезные красные высыпания, которые по мере развития сливаются и покрываются коркой. Чаще всего возникает на лице, щеках и в местах, где сгибаются руки и ноги. Сопровождается зудом.
 Атопический дерматит или экзема
Атопический дерматит или экзема Инфекционные заболевания
Достаточно часто сыпь является признаком инфекционного заболевания. Самые известные из них:
- . У ребенка появляются характерные водянистые пузырьки, которые подсыхая, образуют корочку. Для них характерен зуд. Также может повышаться температура, но иногда болезнь проходит и без нее.
- . Основные симптомы – увеличенные лимфоузлы на шее и сыпь в виде мелких красных пятнышек или точек, которые сначала появляются на лице, а потом переходят на шею, плечи и дальше распространяются по всему телу.
- . Проявляется в виде круглых пятен и узелков за ушными раковинами, распространяющихся по телу. Недуг сопровождается также шелушением, нарушением пигментации, лихорадкой, конъюнктивитом, кашлем и светобоязнью.
- . Изначально высыпания локализируются на щеках, далее переходят на конечности, грудь и туловище. Постепенно сыпь становится более бледной. Для скарлатины также характерна ярко-красная окраска неба и языка.
- . Начинается с повышения температуры. Лихорадка длится около трех дней, после чего на теле появляется мелкоточечная сыпь красного цвета.
- . Характеризуется красной сыпью, которая сильно чешется.
 Симптомы ветрянки сложно спутать с симптомами другой инфекции
Симптомы ветрянки сложно спутать с симптомами другой инфекции  Высыпания при краснухе
Высыпания при краснухе  Признаки кори
Признаки кори  Сыпь при розеоле
Сыпь при розеоле Высыпания у новорожденного
Чувствительная кожа новорожденных больше всего подвержена негативному внешнему влиянию. Среди наиболее частых случаев высыпаний на теле грудничка отмечаются:
- . Обычно она появляется у ребенка из-за жары в результате перегрева и трудностей с потоотделением. Чаще всего подобный тип сыпи образуется на голове, в частности под волосами, на лице, в складках кожи, где присутствуют опрелости. Высыпания представляют собой пузырьки и пятна, которые не доставляют ребенку дискомфорта (см. также: ). При опрелостях также применяется проверенный временем ПантенолСпрей с декспантенолом - веществом-предшественником витамина В5, стимулирующим процессы регенерации кожи. В отличие от аналогов, которые являются косметическими средствами, это сертифицированный лекарственный препарат, его можно применять с первого дня жизни ребенка. Его удобно наносить – достаточно просто распылить на кожу, не втирая. Выпускается ПантенолСпрей на территории Евросоюза, с соблюдением высоких европейских стандартов качества, узнать оригинальный ПантенолСпрей можно по смайлику рядом с названием на упаковке.
- . Воспаленные папулы и пустулы затрагивают лицо, кожу на голове под волосами и шею. Они являются следствием активизации сальных желез посредством гормонов матери. Подобные угри обычно лечить не нужно, но следует обеспечить качественный уход и увлажнение кожи. Проходят они бесследно, не оставляя рубцов или бледных пятен.
- . Проявляется в виде папул и пустул, имеющих бело-желтый цвет, в диаметре от 1 до 2 мм, окруженные красным ободком. Появляются они на второй день жизни, потом постепенно самостоятельно проходят.
 Потница на лице у грудничка
Потница на лице у грудничка Как по локализации сыпи определить заболевание?
Одной из важных характеристик высыпаний на теле является их локализация. Именно по тому, на какой части тела расположились пятна, точки или пупырышки, можно определить природу проблемы и то заболевание, которое стало первопричиной их появления.
Естественно, это не единственный параметр, который необходим для установки точного диагноза, но сократить количество вариантов недугов вполне возможно. Однако разбирать факторы, вызвавшие появление сыпи на той или иной части тела, и как ее лечить, должен дерматолог во избежание серьезных последствий самолечения.
Сыпь на лице
Одной из частей тела, которая наиболее всего подвержена разного рода дерматитам, является лицо.
Кроме того, что появление мелких прыщиков или пятнышек на лице свидетельствует о патологиях в организме, такие дефекты еще становится эстетической проблемой.
Причины, по которым сыпь затрагивает лицевую область, могут быть весьма разнообразными:
- Реакция на солнечные лучи. Возникает при длительном пребывании на солнце.
- Аллергия. Ее могут вызвать косметические средства, например, крема, в основе которых присутствуют цитрусовые масла. Также причиной часто становятся продукты питания.
- Потница. Наблюдается у грудных детей годовалого возраста и младше при некачественном уходе за кожей.
- Диатез. Им страдают дети, находящиеся на грудном вскармливании.
- Половое созревание у подростков.
- Инфекционные заболевания. Среди них корь, краснуха и скарлатина.
Высыпания по всему телу
Достаточно часто сыпь затрагивает не одну определенную область, а распространяется практически по всему телу.
 Аллергическая сыпь у новорожденного
Аллергическая сыпь у новорожденного Если ребенок покрылся различного рода высыпаниями, это свидетельствует о:
- Эритеме токсической. Сыпь затрагивает 90% тела. Сходит в течение 3 дней после выведения токсинов.
- Акне новорожденного (рекомендуем прочитать: ). Купание с детским мылом, воздушные ванны, уход и правильное питание – решение данной проблемы.
- Аллергической реакции. Может проявляться в виде крапивницы или контактного дерматита на любом участке тела, где произошел контакт с аллергеном.
- Инфекции. Если в рационе и привычках ребенка ничего не менялось, то возможная причина сыпи – инфекционная болезнь.
Красные точки на руках и ногах
Что касается сыпи на конечностях, то ее основной причиной обычно оказывается аллергия. Особенно подобные аллергические проявления затрагивают руки. Они могут оставаться на коже длительное время, если ребенок испытывает постоянный стресс, эмоциональные переживания и усталость. Если запустить проблему, она может перерасти в экзему.
Еще одна причина, по которой может посыпать руки и ноги – грибковое заболевание (такое как псориаз, чесотка или волчанка). В тех случаях, когда в других местах сыпь отсутствует, возможна простая потничка.
 Аллергическая сыпь на стопе ребенка
Аллергическая сыпь на стопе ребенка Сыпь на животе
Основным фактором, который может спровоцировать появление сыпи на животе, служит инфекция, в частности, такие известные болезни, как корь, краснуха, скарлатина и ветряная оспа. При своевременном и грамотном лечении сыпь начинает исчезать уже на 3-4 день.
Обычно кроме живота затрагивается кожа и в других местах. Однако, если сыпь присутствует исключительно на животе, то скорее всего имеет место контактный дерматит, вызванный аллергеном, соприкасающимся с животиком ребенка.
Высыпания на голове и шее
Сыпь на голове или шее чаще всего является следствием потнички. В этом случае следует нормализовать терморегуляцию ребенка и обеспечить правильный уход за кожей. Можно также мазать пораженные места мазями и купать кроху в череде.
Среди других оснований для появления сыпи в этих местах служат:
- ветряная оспа;
- чесотка (рекомендуем прочитать: );
- неонатальный пустулез;
- атопический дерматит.
 Атопический дерматит
Атопический дерматит Красные точки на спине
Наиболее частыми причинами красных точек на спине и плечах являются:
- аллергия;
- потница;
- укусы насекомых;
- корь;
- краснуха (рекомендуем прочитать: );
- скарлатина.
Еще два вероятных заболевания, связанных с таким местом локализации красных точек, как спина, это:
- Сепсис бактериального происхождения. Прыщики красного цвета быстро распространяются по телу, переходя в гнойные образования. Болезнь сопровождается потерей аппетита, рвотой и тошнотой, температурой до 38 градусов.
- . Кроме сыпи, на спине у ребенка наблюдаются подкожные кровоизлияния, мгновенно поднимается высокая температура и появляется постоянная боль в области, где находятся затылочные мышцы.
 Сепсис бактериального происхождения
Сепсис бактериального происхождения Белая и бесцветная сыпь
Кроме привычных прыщиков или пятен красного и розового цвета, высыпания могут оказаться белыми или бесцветными. Чаще всего белый цвет сыпи характерен для аллергической реакции, у взрослого – для заболеваний инфекционной этиологии. Высыпания такого рода на лице говорят об обычной закупорке сальных желез.
Что касается бесцветного окраса сыпи, то он свидетельствует о наличии:
- авитаминоза;
- гормонального сбоя в организме;
- проблем в функционировании пищеварительной системы;
- грибковой инфекции;
- аллергии.
Иногда на коже малыша может появляться мелкая сыпь, которая по внешнему виду напоминает мурашки. Такой признак свидетельствует об аллергической реакции, обусловленной гиперчувствительностью к различным раздражителям, особенно к лекарственным препаратам. Больше ей подвержены дети с наследственной предрасположенностью.
Любой человек, иногда даже сам не понимая этого, сталкивается в своей жизни с различными видами сыпи. И это не обязательно реакция организма на какое-либо заболевание, поскольку существует примерно несколько сотен видов недомоганий, при которых могут появиться высыпания.
И всего несколько десятков действительно опасных случаев, когда высыпания – это симптом серьезных проблем со здоровьем. Поэтому с таким явлением, как сыпь, нужно быть, как говорится, «начеку». Правда и укус комара или соприкосновение с крапивой также оставляют на теле человека отметины.
Думаем, что для всех будет не лишним уметь различать виды сыпи, а главное, знать ее причины. Особенно это касается родителей. Ведь порой именно по высыпаниям можно вовремя узнать о том, что ребенок болен, а значит помочь ему и предотвратить развитие осложнений.
Кожные высыпания. Виды, причины и локализация
Начнем разговор о высыпаниях на теле человека с определения. Сыпь – это патологические изменения слизистых оболочек или кожных покровов , которые представляют собой элементы различного цвета, формы и текстуры, резко отличающиеся от нормального состояния кожных покровов или слизистых.
Высыпания на коже у детей, так же как и у взрослых, появляются под воздействием различных факторов и могут быть спровоцированы как заболеванием, так и организма, например, на медикаменты, пищу или укус насекомого. Стоит отметить, что существует действительно немалое количество взрослых и детских болезней с высыпаниями на коже, которые могут быть как безобидными, так и реально опасными для жизни и здоровья.
Различают сыпь первичную , т.е. сыпь, которая впервые возникла на здоровых кожных покровах и вторичную , т.е. сыпь, которая локализуется на месте возникновения первичной. По мнению специалистов, появление сыпи может быть вызвано множеством недомоганий, например, инфекционными болезнями у детей и взрослых, проблемами с сосудистой и кровеносной системой, аллергическими реакциями и дерматологическими заболеваниями .
Однако есть и такие случаи, при которых изменение кожных покровов могут быть, а могут и не быть, хотя они и характерны для данной болезни. Это важно помнить, потому что порой, ожидая от детских болезней с высыпаниями на коже первых характерных симптомов, т.е. сыпи, родители упускают из виду и другие важные признаки плохого самочувствия своего ребенка, например, плохой или вялость.

Сама по себе сыпь – это не болезнь, а лишь симптом недомогания. Это означает, что лечение высыпаний на теле зависит напрямую от причины их возникновения. Кроме того, важную роль при диагностике играют и другие симптомы, сопровождающие сыпь, например наличие температуры или , а также место локализации высыпаний их периодичность и интенсивность.
Сыпь, безусловно, можно отнести к причинам зуда тела. Однако нередко бывает и так, что все тело чешется, а сыпи нет. По своей сути, такое явление, как зуд, – это сигнал нервных окончаний кожных покровов, реагирующих на внешние (укус насекомого) или внутренние (выброс гистамина при аллергии) раздражители.
Зуд всего тела без высыпаний характерен для ряда серьезных недомоганий, например, таких, как:
- закупорка желчного протока ;
- хронический ;
- холангит ;
- онкология поджелудочной железы ;
- болезни эндокринной системы ;
- нарушения психики ;
- инфекционная инвазия (кишечные , ) .
Поэтому стоит немедленно обращаться за консультацией к врачу и в случаях, когда чешется сыпь по телу и при наличии сильного зуда без высыпаний на коже. Стоит отметить, что в некоторых случаях, например, в преклонном возрасте или во время нет надобности в медикаментозном лечении зуда по всему телу без сыпи, поскольку это может быть вариантом нормы.
С возрастом кожные покровы могут страдать от сухости и требовать большего увлажнения. То же самое может быть характерно для кожи беременной женщины из-за гормональных изменений, происходящих в ее организме в период вынашивания ребенка. Кроме того, есть такое понятие, как психогенный зуд .
Это состояние чаще всего встречается у людей, перешагнувших сорокалетний порог. В таких случаях сыпи нет, а сильный зуд является результатом сильнейшего стресса. Нервная обстановка, отсутствие полноценного физического и психологического отдыха, сумасшедший рабочий график и другие жизненные обстоятельства современного человека могут довести его до срыва и депрессии.
Виды сыпи, описание и фото
Итак, подведем итог и обозначим основные причины возникновения сыпи на коже и слизистых оболочках:
- инфекционные заболевания , например, , , для которых помимо высыпаний на теле характерны и другие симптомы (температура, насморк и так далее);
- на продукты питания, лекарственные средства, химические вещества, животных и так далее;
- заболевания или сосудистой системы зачастую сопровождаются высыпаниями на теле, если нарушена проницаемость сосудов или снижено количество , которые участвуют в процессе свертываемости крови .
Признаками сыпи считается наличие на теле человека высыпаний в виде волдырей, пузырьков или пузырей более крупного размера, узлов или узелков, пятен, а также гнойников. При выявлении причины сыпи врач анализирует не только внешний вид высыпаний, но и их локализацию, а также другие симптомы, имеющиеся у пациента.
В медицине выделяют следующие первичные морфологические элементы или виды сыпи (т.е. те, которые впервые появились на ранее здоровых кожных покровах человека):

Бугорок представляет собой элемент без полости, глубоко залегающий в подкожных слоях, диаметром до одного сантиметра, оставляет после заживления рубец, без соответствующего лечения может перерождаться в язвы.

Волдырь – это вид сыпи без полости, цвет которого может быть от белесого до розового, возникает по причине отека сосочкового слоя кожи, для него характерен зуд, при заживлении не оставляет следов. Как правило, такие высыпания появляются при токсидермии (воспаление кожных покровов из-за аллергена, попадающего в организм), при крапивнице или укусах насекомых.

Папула (папулезная сыпь) – это также бесполосной вид сыпи, который может быть вызван как воспалительными процессами, так и другими факторами, в зависимости от глубины залегания в подкожных слоях подразделяется на эпидермальные, эпидермодермальные и дермальные узелки , размер папул может достигать трех сантиметров в диаметре. Вызывают папулезную сыпь такие заболевания, как , или (сокращенно ВПЧ ).

Подвиды папулезной сыпи: эритематозно-папулезная ( , синдром Крости-Джанотта, трихинелез), макуло-папулезная ( , аденовирусы, внезапная экзантема, аллергия) и пятнисто-папулезная сыпь (крапивница, мононуклеоз, краснуха, таксидермия лекарственная, корь, риккетсиоз).
Пузырек – это разновидность сыпи, который имеет дно, полость и покрышку, заполнено такое высыпание серозно-геморрагическим или серозным содержимым. Размер такой сыпи не превышает, как правило, 0,5 сантиметра в диаметре. Данный вид высыпаний появляется обычно при аллергических дерматитах, при или .

Пузырь – это более крупный по размеру пузырек, диаметр которого превышает 0,5 сантиметров.

Пустула или гнойничок – это разновидность сыпи, которая располагается в глубоких () или поверхностных фолликулярных, а также поверхностных нефолликулярных (фликенты выглядят, как пупырышки) или глубоких нефолликулярные (эктимы или гнойные язвы ) слоях дермы и заполнено гнойным содержимым. Поле заживления пустул образуется рубец.
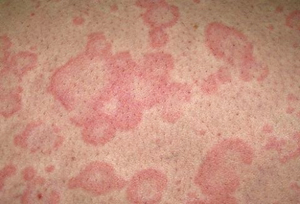
Пятно – разновидность сыпи, представляет собой локальное изменение цвета кожи в виде пятна. Данный вид характерен для дерматита, лейкодерма, (нарушение пигментации кожи) или розеолы (инфекционная болезнь у детей, вызываемая вирусом герпеса 6 или 7 типа). Примечательно то, что безобидные веснушки, а также родинки – это пример сыпи в виде пигментированных пятен.
Появление на теле красных пятен у ребенка – это сигнал родителям к действию. Безусловно, причинами таких высыпаний на спине, на голове, на животе, а также на руках и ногах могут быть аллергическая реакция или, например, потница у детей первого года жизни.

Однако если появились красные пятна на теле у ребенка и имеются другие симптомы (температура, кашель, насморк, снижение аппетита, сильный зуд ), то, скорее всего тут дело не в индивидуальной непереносимости или в не соблюдении температурного режима и в перегреве.
Красное пятно на щеке у ребенка может быть последствием укусов насекомых или диатеза . В любом случае, при появлении любых изменений на кожных покровах малыша следует немедленно вызвать врача.
Красные высыпания на теле, а также на лице и шее у взрослых людей помимо выше перечисленных причин могут возникать из-за сердечно-сосудистых заболеваний , неправильно питания и вредных привычек, а также из-за снижения . Помимо того, стрессовые ситуации зачастую оказывают негативное влияние на кожные покровы и провоцируют возникновение высыпаний.
Аутоиммунные патологии (псориаз, красная системная волчанка ) и дерматологические заболевания протекают с образованием сыпи. Примечательно то, что могут появляться красные пятна и на небе в ротовой полости, а также в горле. Такое явление говорит, как правило, об инфекционном поражении слизистых (пузырьки в горле характерны для скарлатины , а красные пятна – для ангины ), об аллергической реакции или о нарушении в работе кровеносной и сосудистой системы.

Симптомы кори по очередности их возникновения:
- резкий скачок температуры (38-40 С);
- сухой кашель;
- светочувствительность;
- насморк и чихание;
- головные боли;
- коревая энантема;
- коревая экзантема.
Одним из главных признаков заболевания является коревая вирусная экзантема у детей и взрослых, а также энантема . Первым термином в медицине называют сыпь на кожных покровах, а под вторым понимают высыпания на слизистых оболочках. Пик болезни приходится как раз на появление сыпи, которая изначально поражает слизистые оболочки во рту (пятна красного цвета на мягком и твердом небе и белесые пятна на слизистых щек с красной каймой).
Затем пятнисто-папулезные высыпания становятся заметными вдоль линии роста волос на голове и за ушами. Через сутки мелкие красные точки появляются на лице и постепенно покрывают все тело заболевшего корью человека.
Очередность высыпаний при кори такова:
- первый день: слизистые оболочки ротовой полости, а также область головы и за ушами;
- второй день: лицо;
- третий день: туловище;
- четвертый день: конечности.
В процессе заживления коревых высыпаний остаются пигментные пятна, которые, к слову, по прошествии некоторого времени исчезают сами собой. При данном заболевании может наблюдаться умеренный зуд.
Болезнь, причиной которой является вредоносное воздействие на организм человека грамположительных бактерий Streptococcus pyogenes (стрептококки группы А ). Переносчиком заболевания может быть человек, который сам болеет скарлатиной, стрептококковым фарингитом или .

Помимо того, заразиться можно от того, кто недавно переболел сам, но в организме еще присутствуют вредоносные бактерии, которые распространяются воздушно-капельным путем.
Что самое интересно, подхватить скарлатину можно даже от абсолютно здорового человека, на слизистых носоглотки которого посеяны стрептококки группы А . В медицине такое явление получило название «здоровый носитель».
По статистике около 15% населения Земли можно смело причислить к здоровым носителям стрептококков А . При лечении скарлатины используют , которые убивают стрептококковые бактерии. В особо тяжёлых случаях пациентам назначают инфузионную терапию для снижения выраженности симптомов общей интоксикации .
Стоит подчеркнуть, что довольно часто это заболевание путают с гнойной ангиной , которая действительно присутствует, правда только как один из симптомов скарлатины. Ситуация с неправильно поставленным диагнозом в некоторых случаях может быть фатальной. Поскольку особо тяжелые септические случаи скарлатины сопровождаются тяжелым очаговым поражением стрептококковыми бактериями всего организма.
Скарлатиной чаще болеют дети, но и взрослый человек может легко заразиться. Считается, что перенесшие заболевание люди получают пожизненный иммунитет. Однако в медицинской практике немало случаев повторного заражения. Инкубационный период в среднем длится около 2-3 суток.
Микробы начинают размножаться на миндалинах, расположенных в носоглотке и ротовой полости человека, а при попадании в кровь поражают внутренние органы. Первым признаком заболевания считается общая интоксикация организма. У человека может подыматься температура , присутствовать сильные головные боли, общая слабость, тошнота или рвота и другие признаки, характерные для бактериальной инфекции .
Высыпания появляются на второй или третий день течения заболевания. Вскоре после этого можно заметить сыпь на языке, так называемый, «скарлатиновый язык». Заболевание практически всегда проходит в купе с острым тонзиллитом (ангина) . Высыпания при данном заболевании похожи на мелкие розовато-красные точки или прыщики размером в один-два миллиметра. На ощупь высыпания шершавые.
Первоначально появляется сыпь на шее и на лице, как правило, на щеках. У взрослого на щеках причиной высыпаний может быть не только скарлатина, но и другие недомогания. Однако именно при этой болезни из-за множественного скопления прыщиков, щеки окрашиваются в пунцовый оттенок, в то время как носогубной треугольник остается бледного цвета.
Помимо лица, сыпь при скарлатине локализуется главным образом в области паха, внизу живота, на спине, на складках ягодиц, а также по бокам туловища и на сгибах конечностей (в подмышках, под коленками, на локтях). На языке болячки проявляются примерно на 2-4 сутки от начала острой фазы заболевания. Если на сыпь надавить, то она становиться бесцветной, т.е. как бы исчезает.
Обычно высыпания при скарлатине проходят через неделю бесследно. Однако через тех же семь дней на месте сыпи появляется шелушение. На коже ног и рук верхний слой дермы сходит пластинами, а на туловище и лице наблюдается мелкое шелушение. Из-за особенностей локализации сыпи при скарлатине кажется, что на щеках у грудного ребенка или у взрослого человека образуются большие красные пятна.
Правда не единичны случаи, когда заболевание протекает и без появления высыпаний на коже. Важно отметить, что, как правило, сыпи нет при тяжелых формах заболевания: септическая, стертая или токсическая скарлатина. В выше обозначенных формах болезни на первый план выходят другие симптомы, например, так называемое «скарлатиновое» сердце (значительное увеличение размеров органа) при токсической форме или множественное поражение соединительных тканей и внутренних органов при септической скарлатине.
Вирусное заболевание, инкубационный период при котором может продолжаться от 15 до 24 суток. Передается от зараженного человека воздушно-капельным путем. В подавляющем большинстве случаев данная болезнь поражает детей. Причем шансы заразиться в грудном возрасте, как правило, ничтожно малы, в отличие от ребёнка в 2-4 года. Все дело в том, что новорожденным от матери (если та переболела в свое время данным заболеванием) достается врожденный иммунитет.
Ученые относят краснуху к заболеваниям, переболев которыми организм человека получает стойкий иммунитет. Хотя болезнь чаще встречается у детей, взрослые также могут ею заразиться.
Особенно опасна краснуха для женщин во время . Все дело в том, что инфекция может передаться плоду и спровоцировать развитие сложнейших пороков развития (тугоухость, поражение кожи, мозга или глаз ).
К тому же, даже после рождения ребенок продолжает болеть (врожденная краснуха ) и считается переносчиком заболевания. Какого-то конкретного лекарства для лечения краснухи, как и в случае с корью не существует на сегодняшний момент.
Врачи применяют так называемое симптоматическое лечение, т.е. облегчают состояние пациента, пока организм борется с вирусом. Наиболее эффективным средством борьбы с краснухой является вакцинация. Инкубационный период при краснухе может проходить незаметно для человека.
Однако по его завершению появляются такие симптомы, как:
- незначительное повышение температуры тела;
- фарингит;
- головные боли;
- конъюнктивит;
- аденопатия (увеличение лимфатических узлов на шее);
- макулезные высыпания.
При краснухе изначально появляется мелкая пятнистая сыпь на лице, которая быстро распространяется по телу и преобладает в области ягодиц, поясницы, на сгибах рук и ног. Как правило, это происходит в течение 48 часов после начала острой фазы заболевания. Сыпь у ребенка при краснухе в первое время похожа на коревые высыпания. Затем она может напоминать высыпания при скарлатине .
Такая схожесть как самих первоочередных симптомов, так и высыпаний при кори, скарлатине и краснухе может ввести родителей в заблуждение, что скажется на лечении. Поэтому стоит незамедлительно обратиться за медицинской помощью, тем более, если появилась сыпь на лице у месячного ребенка. Ведь только врач сможет правильно поставить диагноз, «вычислив» реальную причину высыпаний.
В среднем кожные высыпания проходят уже на четвертые сутки после появления, не оставляя после себя шелушений или пигментации. Сыпь при краснухе может умеренно зудеть. Бывают также случаи, когда болезнь протекает без появления главного признака – высыпаний.
(более известная в простонародье как ветрянка) – это вирусное заболевание, которое передается воздушно-капельным путем при непосредственном контакте с зараженным человеком. Для данной болезни характерно лихорадочное состояние , а также наличие папуловезикулезной сыпи , которая локализуется обычно на всех участках тела.

Примечательно то, что вирус Varicella Zoster (варицелла-зосте) , вызывающий ветрянку, как правило, в детском возрасте у взрослых провоцирует развитие не менее серьезного недомогания – опоясывающий лишай или .
Группа риска для ветряной оспы – это дети в возрасте от полугода до семи лет. Инкубационный период при ветрянке не превышает обычно трех недель, по статистике в среднем уже через 14 дней болезнь входит в острую фазу.
Сначала у заболевшего человека наблюдается лихорадочное состояние, а через максимум двое суток появляются высыпания. Считается, что дети переносят симптомы заболевания гораздо лучше, чем взрослые.
Это, обусловлено, прежде всего, тем, что у взрослых в подавляющем большинстве случаев болезнь протекает в осложненной форме. Обычно период лихорадочного состояния длится не более пяти дней, а в особо серьезных случаях может достигать десяти суток. Сыпь, как правило, заживает на 6-7 день.
В подавляющем большинстве случаев ветряная оспа проходит без осложнений. Однако есть исключения, когда данное заболевание протекает в более тяжелой форме (гангренозная, буллезная или геморрагическая форма ), тогда неизбежны осложнения в виде лимфаденита, энцефалита, пиодермии или миокарда .
Поскольку для борьбы с ветрянкой нет единого лекарственного средства, данное заболевание лечат симптоматически, т.е. облегчают состояние больного, пока его организм борется с вирусом. При лихорадочном состоянии пациентам показан постельный режим, если наблюдается сильный зуд, то его облегчают при помощи антигистаминных препаратов.
Для более быстрого заживления высыпаний их можно обрабатывать раствором Кастеллани, бриллиантовым зеленым («зеленка») или использовать ультрафиолетовое излучение, которое «подсушит» сыпь и ускорит образование корочек. В настоящее время существует вакцина, которая помогает выработать собственный иммунитет против заболевания.
При ветряной оспе изначально появляется сыпь водянистая пузырьковая в виде розеол . Уже через несколько часов после появления высыпаний, они меняют свой внешний вид и преобразуются в папулы , часть которых перерастет в везикулы , окруженные венчиком гиперемии . На третьи сутки сыпь подсыхает и на ее поверхности образуется темно-красная корочка, которая отпадает сама собой на вторую или третью неделю заболевания.
Примечательно то, что при ветряной оспе характер сыпи полиморфный, поскольку на одном и том же участке кожных покровов могут наблюдаться как высыпания в виде пятен , так и везикулы, папулы и вторичные элементы, т.е. корочки. При данном заболевании может возникать энантема на слизистых оболочках в виде пузырьков, которые превращаются в язвочки и заживают в течение нескольких суток.
Высыпания сопровождаются сильным зудом. Если сыпь не расчесывать, то она пройдет бесследно, т.к. не затрагивает росткового слоя дермы. Однако при повреждении данного слоя (из-за постоянного нарушения целостности поверхности кожи) по причине сильного зуда на месте высыпаний могут оставаться атрофические рубцы.
Возникновение данного заболевания провоцирует вредоносное воздействие на организм человека парвовируса В19 . Эритема передается воздушно-капельным путем, кроме того риск заражения данным заболеванием велик при пересадке органов от заражённого донора или при переливании крови.

Стоит отметить, что инфекционная эритема относится к группе малоизученных заболеваний. Считается, что особенно остро ее переносят люди, склонные к аллергии .
Кроме того, эритема часто возникает на фоне таких заболеваний, как , или туляремия . Существует несколько основных форм заболевания:
- внезапная экзантема , детская розеола или «шестая» болезнь считается наиболее легкой формой эритемы, причиной которой является вирус герпеса человека;
- эритема Чамера , болезнь для которой помимо высыпаний на лице характерна припухлость суставов;
- эритема Розенберга характеризуется острым началом с лихорадкой и симптомами общей интоксикации организма, как при , например. При данной форме заболевания появляется обильная макулопапулезная сыпь преимущественно на конечностях (разгибательные поверхности рук и ног), на ягодицах, а также в области крупных суставов;
- – это разновидность болезни, которая сопровождает туберкулез или ревматизм , высыпания при ней локализуются на предплечьях, на голенях, чуть реже на стопах и бедрах;
- экссудативная эритема сопровождается появлением папул, пятен , а также пузырчатой сыпи с прозрачной жидкостью внутри на конечностях и туловище. После того, как высыпания сходят, на их месте образуются ссадины, а затем корки. При осложненной экссудативной эритеме (синдром Стивенса-Джонсона ) помимо кожных высыпаний на гениталиях и в области ануса, в носоглотке, во рту и на языке развиваются эрозивные язвочки.
Инкубационный период при инфекционной эритеме может продолжаться до двух недель. Первыми появляются симптомы общей интоксикации организма. Больной человек может жаловаться на кашель, понос, головные боли и тошноту , а также насморк и болевые ощущения в горле. Как правило, повышается температура тела и может быть лихорадка.
Примечательно то, что данное состояние может продлиться достаточно долго, ведь инкубационный период инфекционной эритемы может достигать нескольких недель. Поэтому данное заболевание часто путают с ОРВИ или простудой . Когда обычные методы лечения не приносят желаемого облегчения, и к тому же на теле выступила сыпь – это говорит о развитии болезни совсем другого рода, нежели острые респираторные вирусные заболевания.
О том, как лечить вирусную эритему, лучше спросить врача. Хотя известно, что для данного заболевания нет определенного лекарственного средства. Специалисты используют симптоматическое лечение. Изначально при инфекционной эритеме высыпания локализуются на лице, а именно на щеках и напоминают по своей форме бабочку. Максимум через пять дней сыпь будет занимать поверхность рук, ног, всего туловища и ягодиц.
Обычно высыпания не образуются на кистях рук и стопах. Сперва на коже образуются отдельные узелки и красные пятна, которые постепенно сливаются между собой. Со временем сыпь приобретает округлую форму, с более светлой серединой и четко выраженными краями.
Это заболевание относится к группе острых вирусных болезней, для которых помимо всего прочего характерно изменение состава крови и поражение лимфатических узлов селезенки и печени . Заразиться мононуклеозом можно от болеющего человека, а также от так называемого вирусоносителя, т.е. человека, в организме которого «дремлет» вирус, но он сам пока не болеет.

Часто данное недомогание называют «болезнь поцелуев». Это указывает на способ распространения мононуклеоза – воздушно-капельный.
Чаще всего вирус передается со слюной при поцелуях или при совместном использовании с зараженным человеком постельного белья, посуды или предметов личной гигиены.
Обычно болеют мононуклеозом дети и молодые люди.
Различают острую и хроническую форму недомогания. Для диагностики мононуклеоза используют анализ крови, в котором могут присутствовать антитела к вирусу или атипичные мононуклеары .
Как правило, инкубационный период заболевания не превышает 21 дня, в среднем первые признаки мононуклеоза проявляются уже через неделю после заражения.
К основным симптомам вируса относятся:
- общая слабость организма;
- головокружение;
- головные боли;
- катаральный трахеит;
- ломота в мышцах;
- повышенная температура тела;
- ангина;
- воспаление лимфатических узлов;
- увеличение размера селезенки и печени;
- высыпания на коже (например, герпес первого типа).
Сыпь при мононуклеозе появляется обычно с первыми признаками заболевания и выглядит как небольшие по размеру красные пятна. В некоторых случаях помимо пятен на коже могут присутствовать розеолезные высыпания. При мононуклеозе высыпания, как правило, не зудят. После заживления сыпь проходит бесследно. Помимо кожных высыпаний при инфекционном мононуклеозе могут появляться белые пятна на гортани.
Менингококковая инфекция
Менингококковая инфекция – это заболевание, причиной которого является вредоносное воздействие на организм человека бактерий менингококка . Заболевание может протекать бессимптомно, а может выражаться в (воспаление слизистых носоглотки) или гнойном . Помимо того, есть опасность поражения различных внутренних органов, в результате менингококкемии или менингоэнцефалита .

Возбудителем заболевания является грамотрицательный менингококк вида Neisseria meningitides, который передается воздушно-капельным путем от зараженного человека.
Инфекция проникает через слизистые оболочки верхних дыхательных путей. Это означает, что человек просто вдыхает менингококк носом и автоматически становится переносчиком заболевания.
Примечательно то, что при высокой степени иммунной защиты никаких изменений может не происходить, организм сам победит инфекцию. Однако маленькие дети, чья иммунная система, впрочем, как и весь организм в целом еще слишком слабы или люди пожилого возраста могут сразу же почувствовать признаки назофарингита .
Если бактериям менингококка удается проникнуть в кровь, то неизбежны более тяжелые последствия заболевания. В таких случаях может развиваться менингококковый сепсис. Кроме того, бактерии разносятся с кровотоком и попадают в почки и надпочечники , а также поражают легкие и кожные покровы. Менингококк без соответствующего лечения способен проникать через гематоэнцефалический барьер и разрушать головной мозг .
Симптомы такой формы менингококка как назофарингит схожи с началом течения ОРВИ . У больного человека резко повышается температура тела, он страдает от сильных головных болей, горло болит, нос заложен , при глотании также присутствуют болевые ощущения. На фоне общей интоксикации в зеве появляется гиперемия .
Менингококковый сепсис начинается с резкого скачка температуры вплоть до 41 С. При этом человек крайне плохо себя чувствует, наблюдаются симптомы общей интоксикации организма. Маленьких детей может рвать, а у грудничков наблюдаются судороги. Розеолезно-папулезная или розеолезная сыпь появляется примерно на вторые сутки.
При надавливании высыпания исчезают. Через несколько часов проявляются и геморрагические элементы сыпи (синюшные багрово-красного цвета), возвышающиеся над поверхностью кожных покровов. Локализуется сыпь в области ягодиц, на бедрах, а также на голенях и на пятках. Если сыпь появляется в первые часы заболевания не в нижней, а в верхней части туловища и на лице, то это сигнализирует о возможном неблагоприятном прогнозе течения заболевания ( ушных раковин, пальцев, кистей).
При молниеносной или гипртоксической форме менингококкового сепсиса на фоне стремительного развития заболевания появляется геморрагическая сыпь , которая прямо на глазах сливается в обширные по размерам образования, напоминающие по своему внешнему виду трупные пятна . Без оперативного лечения такая форма болезни приводит к инфекционно-токсическому шоку , который не совместим с жизнью.
При менингите температура тела также резко повышается, чувствуется озноб. Больного мучают сильные головные боли, которые усиливаются при любом движении головы, он не переносит звуковые или световые раздражители. Для данного заболевания характерна рвота , а у детей младшего возраста развиваются судороги. К тому же дети могут принимать при менингите специфическую позу «легавой собаки», когда ребенок лежит на боку, его головка сильно запрокинута назад, ноги подогнуты, а руки приведены к туловищу.
Сыпь при менингите (красно-фиолетового или красного оттенка) появляется, как правило, уже в первые сутки острой фазы заболевания. Локализуются высыпания на конечностях, а также по бокам. Считается, что чем больше площадь распространения высыпаний и чем ярче их цвет, тем серьезнее состояние пациента.
Причиной данного гнойничкового заболевания являются стрептококки (гемолитический стрептококк) и стафилококки (Золотистый стафилококк) , а также их сочетания. Возбудители импетиго проникают в волосяные фолликулы, вызывая образование пустулезной сыпи, на месте которой появляются гнойники.
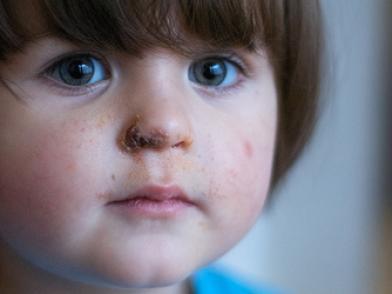
От данного заболевания, как правило, страдают дети, люди, часто посещающие места общего пользования, а также те, кто недавно перенес тяжелые дерматологические или инфекционные заболевания .
Вредоносные микроорганизмы проникают в организм человека через микротрещины в кожных покровах, а также через ссадины и посредствам укусов насекомых. При импетиго высыпания локализуются на лице, а именно около рта, в носогубном треугольнике или на подбородке.
Выделяют следующие формы заболевания:
- или стрептококковый импетиго , например, лишай , при котором появляются сухие пятна на коже с красным ободком или опрелости;
- кольцевидное импетиго поражает голени, кисти рук, а также стопы ног;
- буллезное импетиго , при котором на коже появляются пузырьки с жидкостью (со следами крови);
- остиофолликулит – это разновидность заболевания, причиной которого является Золотистый стафилококк , высыпания при таком импетиго локализуются в области бедер, шеи, предплечий и лица;
- щелевидное импетиго – это заболевание, при котором в уголках рта, у крыльев носа, а также у глазных щелей могут образовываться линейные трещины;
- герпетиформная разновидность импетиго отличается наличием сыпи в подмышках, под грудью, а также в паховой области.
Лечение импетиго зависит в первую очередь от вида заболевания. Если болезнь вызвана вредоносными бактериями, то назначают антибиотики. Больной человек должен иметь индивидуальные средства личной гигиены, чтобы не заразить окружающих. Высыпания можно обрабатывать или биомициновой мазью .
Важно помнить, что наличие любых высыпаний на теле у человека, а особенно это касается детей, является поводом для обращения к врачу. В случае, когда сыпь покрывает за считанные часы всю поверхность тела, сопровождается лихорадочным состоянием , а температура подымается выше 39 С, при этом присутствуют такие симптомы, как сильная головная боль, рвота и спутанность сознания, затрудненное дыхание, отеки , то следует немедленно вызвать скорую медицинскую помощь.
Во избежание более серьезных осложнений не стоит травмировать участки тела с высыпаниями, например, вскрывать пузырьки или расчесывать сыпь. Как предостерегают многие специалисты, в том числе известный педиатр доктор Комаровский, не стоит заниматься самолечением и тем более откладывать вызов врача, чтобы проверить эффективность народных методов лечения.
Образование: Окончил Витебский государственный медицинский университет по специальности «Хирургия». В университете возглавлял Совет студенческого научного общества. Повышение квалификации в 2010 году ‑ по специальности «Онкология» и в 2011 году ‐ по специальности «Маммология, визуальные формы онкологии».
Опыт работы: Работа в общелечебной сети 3 года хирургом (Витебская больница скорой медицинской помощи, Лиозненская ЦРБ) и по совместительству районным онкологом и травматологом. Работа фарм представителем в течении года в компании «Рубикон».
Представил 3 рационализаторских предложения по теме «Оптимизация антибиотикотерапиии в зависимости от видового состава микрофлоры», 2 работы заняли призовые места в республиканском конкурсе-смотре студенческих научных работ (1 и 3 категории).
Причины заболевания
В оценку кожного процесса входит определения характера сыпи, распространенности, локализации, очередности высыпаний, острая сыпь или длительно существующая, на основании полученных данных проводится дифференциальная диагностика с учетом данных анамнеза (заболевания пациента до сыпи, контакт с инфекционными больными, предрасположенность к аллергическим заболеваниям, прием лекарственных препаратов). Для того, чтобы разобраться в огромном разнообразии видов сыпей, необходимо в первую очередь знать возможные их причины. Прежде всего необходимо определиться, инфекционная это сыпь (т.е. сыпь возникающая при инфекционном заболевании - корь, краснуха, ветряная оспа) или неинфекционная (при аллергических заболеваниях, заболеваниях соединительной ткани, крови, сосудов, кожи). Итак:
І Сыпь при инфекционных заболеваниях
- «детские инфекции» у взрослых: корь, краснуха, ветряная оспа, скарлатина
- инфекционные заболевания(менингококцемия, герпес, опоясывающий лишай, брюшной тиф, сыпной тиф, герпетическая инфекция, инфекционный мононуклеоз, инфекционная эритема, внезапная экзантема)
ІІ Неинфекционные сыпи
Аллергические сыпи
При заболеваниях соединительной ткани, крови, сосудов (скреродермия, системная красная волчанка, тромбоцитопеничекая пурпура)
ІІІ Заболевания, первично поражающие кожу или ограничены в проявлениях только кожей.
Мы выделили их отдельно. Они в свою очередь также могут быть инфекционными и неинфекционными. Кожа различных участков тела имеет свои анатомические, физиологические и биохимические особенности. Поэтому многим болезням свойственна строго определенная локализация высыпаний (например, на лице, в промежности, на ушных раковинах, подошвах). Одни в виде пятен, папул, бляшек, другие в виде корок, чешуек, лехинификаций. Перечень заболеваний кожи огромен (кожная красная волчанка, себорейный дерматит, обыкновенные угри, нейродермит (ограниченный, диффузный), невусы (пигментные, сальных желез, внутридермальные, невоклеточные, пламенеющий, Оты, голубой, Беккера), псориаз, солнечный кератоз, старческая кератома, злокачественные новообразования (плоскоклеточный и базальноклеточный рак кожи), метастазы, дерматофития, дискоидная красная волчанка, острый, подострый, хронический зудящий дерматит, пиодермия, лишай (опоясывающий, отрубевидный, красный, Жильбера, белый, розовый), пузырчатка, стафилококковый фолликулит, генерализованный амилоидоз, контагиозный моллюск, ксантелазма, мягкая фиброма, околоротовой (периоральный) дерматит, саркома Капоши, сирингома, дерматиты, дерматозы, бородавки, саркоидоз, импетиго, сифилис, токсидермии, лентиго (злокачественное, старческое), меланома, синдром Пейтца-Егерса, хлоазма, ангиофиброма, дерматомиозит, наследственная геморрагическая телеангиэктазия, рожа, розовые угри, телеангиэктатическая гранулема, эозинофильный фолликулит, эритропоэтическая протопорфирия, трихолеммома (Кауденовская болезнь), телеангиэктатическая гранулема, герпес, патомимия, Лаймская болезнь (боррелиоз), лимфома, синдром Мак-Кьюна-Олбрайта, проказа, туберозный склероз, укусы насекомых, микозы, пемфигоид, чесотка, опрелость (красные), ихтиоз и др.)
Механизмы возникновения и развития заболевания (патогенез)
Инфекционный характер сыпей подтверждается рядом признаков, характеризующих инфекционный процесс:
общеинтоксикационный синдром (повышение температуры, слабость, недомогание, головная боль, иногда рвота и др.);
симптомы, характерные для данного заболевания (затылочный лимфаденит при краснухе, пятна Филатова-Коплика при кори, ограниченная гиперемия зева при скарлатине, полиморфизм клинических симптомов при иерсиниозе и т.д.);
инфекционному заболеванию свойственна цикличность течения болезни, наличие случаев заболевания в семье, коллективе, у людей, бывших в контакте с больным и не имеющих антител к данному инфекционному заболеванию. Однако сыпь может носить одинаковый характер при различной патологии.
Сыпь, как проявление аллергии - совсем не редкость. Мысли по поводу аллергической природы болезни и сыпи возникают, как правило, когда нет признаков инфекции и имел место контакт с чем-то (кем-то), кто (что) могли являться источником аллергии - пища (цитрусовые, шоколад), лекарства, вдыхание аллергенов (пыльца, краски, растворители, тополиный пух), домашние животные (кошки, собаки, коврики)
Сыпь, при болезнях крови и сосудов, возникает по двум основным причинам: уменьшение количества или нарушение функционирования тромбоцитов (часто бывают врожденными), нарушение проницаемости сосудов. Сыпь при этих болезнях имеет вид крупных или мелких кровоизлияний, ее появление провоцируется травмами или другими болезнями - например, повышением температуры при обычной простуде.
Морфологическими элементами кожных сыпей называют различного характера высыпания, появляющиеся на коже и слизистых оболочках. Все они разделяются на 2 большие группы: первичные морфологические элементы, возникающие первыми на доселе не измененной коже, и вторичные - появляющиеся в результате эволюции первичных элементов на их поверхности или возникающие после их исчезновения. В диагностическом отношении наиболее важными являются первичные морфологические элементы, по характеру которых (цвет, форма, размеры, очертания, характер поверхности и др.) можно в значительном ряде случаев определить нозологию дерматоза, в связи с чем выявлению и описанию первичных элементов сыпи придается важное значение в локальном статусе истории болезни.
Первичные морфологические элементы кожных сыпей. В подгруппу первичных морфологических элементов входят пузырек, пузырь, гнойничок, волдырь, пятно, узелок, бугорок, узел.
Пузырек - первичный полостной морфологический элемент, размеры которого до 0,5 см в диаметре, имеющий дно, покрышку и полость, заполненную серозным или серозно-геморрагическим содержимым. Пузырьки располагаются в эпидермисе (интраэпидермально) или под ним (субэпидермально). Они могут возникать на фоне неизмененной кожи (при дисгидрозе) или на эритематозном фоне (герпес). При вскрытии пузырьков образуются множественные мокнущие эрозии, которые в дальнейшем эпителизируются, не оставляя стойких изменений кожи. Различают пузырьки однокамерные (при экземе) или многокамерные (при герпесе).
Пузырь - первичный полостной морфологический элемент, состоящий из дна, покрышки и полости, содержащей серозный или геморрагический экссудат. Покрышка может быть напряженной или дряблой, плотной или тонкой. Отличается от пузырька большими размерами - от 0,5 см до нескольких сантиметров в диаметре. Элементы могут располагаться как на неизмененной коже, так и на воспаленной. Пузыри могут образоваться в результате акантолиза и располагаться внутриэпидермально (при пузырчатке акантолитической) или в результате отека кожи, приведшего к отслоению эпидермиса от дермы, и располагаться субэпидермально (простой контактный дерматит). На месте вскрывшихся пузырей образуются эрозивные поверхности, которые в дальнейшем эпителизируются, не оставляя рубцов.
Гнойничок - первичный полостной морфологический элемент, заполненный гнойным содержимым. По расположению в коже различают поверхностные и глубокие, фолликулярные (чаще стафилококковые) и нефолликулярные (чаще стрептококковые) гнойнички. Поверхностные фолликулярные гнойнички формируются в устье фолликула или захватывают до 2/3 его длины, т. е. располагаются в эпидермисе или сосочковом слое дермы. Они имеют конусовидную форму, нередко пронизаны волосом в центральной части, где просвечивает желтоватое гнойное содержимое, диаметр их составляет 1—5мм. При регрессе пустулы гнойное содержимое может ссыхаться в желтовато-коричневую корочку, которая затем отпадает. На месте фолликулярных поверхностных пустул не остается стойких изменений кожи, возможна лишь временная гипо - или гиперпигментация. Поверхностные фолликулярные пустулы наблюдаются при остиофолликулитах, фолликулитах, обыкновенном сикозе. Глубокие фолликулярные пустулы захватывают при своем формировании весь волосяной фолликул и располагаются в пределах всей дермы (глубокий фолликулит), захватывая нередко и гиподерму - фурункул, карбункул. При этом при фурункуле в центральной части пустулы формируется некротический стержень и после ее заживления остается рубец, при карбункуле формируется несколько некротических стержней. Поверхностные нефолликулярные пустулы - фликтены - имеют покрышку, дно и полость с мутноватым содержимым, окруженную венчиком гиперемии. Они располагаются в эпидермисе и внешне выглядят как пузыри с точным содержимым. Наблюдаются при импетиго. При регрессе пустулы экссудат ссыхается в корки, после отторжения которых остается временная де- или гиперпигментация. Глубокие нефолликулярные пустулы -эктимы - формируют язвы с гнойным дном, наблюдаются при хронической язвенной пиодермии и др. На их месте остаются рубцы. Пустулы также могут сформироваться вокруг выводных протоков сальных желез (например, при вульгарных угрях) и, так как проток сальной железы открывается в устье волосяного фолликула, тоже носят фолликулярный характер. Глубокие пустулы, сформировавшиеся вокруг выводных протоков апокриновых потовых желез при гидрадените, образуют глубокие абсцессы, вскрывающиеся через свищевые ходы и оставляющие после себя рубцы.
Волдырь - первичный бесполосной морфологический элемент, возникающий в результате ограниченного островоспалительного отека сосочкового слоя дермы и отличающийся эфемерностью (существует от нескольких минут до нескольких часов). Исчезает бесследно. Возникает обычно как аллергическая реакция немедленного, реже замедленного типа на эндогенные или экзогенные раздражители. Наблюдается при укусах насекомых, крапивнице, токсидермиях. Клинически волдырь представляет собой плотноватый возвышающийся элемент округлых или неправильных очертаний, розового цвета, иногда с белесоватым оттенком в центре, сопровождающийся зудом, жжением.
Пятно характеризуется локальным изменением окраски кожного покрова, без изменений его рельефа и консистенции. Пятна бывают сосудистые, пигментные и искусственные. Пятна сосудистые делятся на воспалительные и невоспалительные. Воспалительные пятна имеют розово-красную, иногда с синюшным оттенком, окраску и при надавливании бледнеют или исчезают, а при прекращении давления восстанавливают свою окраску. В зависимости от размеров делятся на розеолы (до 1 см в диаметре) и эритемы (от 1 до 5 см и более в диаметре). Примером розеолезной сыпи может служить сифилитическая розеола, эритематозной - проявления дерматита, токсидермии и др. Невоспалительные пятна обусловлены расширением сосудов или нарушением проницаемости их стенок, не изменяют окраски при надавливании. В частности, под воздействием эмоциональных факторов (гнев, страх, стыд) нередко отмечается покраснение кожи лица, шеи и верхней части груди, которое получило название эритемы стыдливости. Такое покраснение обусловлено кратковременным расширением сосудов. Стойкое расширение сосудов в виде красных сосудистых звездочек (телеангиэктазии) или синюшных древовидно ветвящихся жилок (ливедо) встречается при диффузных болезнях соединительной ткани и др. При нарушении проницаемости сосудистых стенок образуются геморрагические невоспалительные пятна, обусловленные отложением гемосидерина, которые не исчезают при надавливании и меняют окраску от красной до буровато-желтой («цветение синяка»). В зависимости от размеров и очертаний они делятся на петехии (точечные геморрагии), пурпуру (до 1 см в диаметре), вибицес (полосовидные, линейные), экхимозы (крупные, неправильных очертаний). Геморрагические пятна встречаются при аллергических ангиитах кожи, токсидермии и др. Пятна пигментные появляются в основном при изменении содержания пигмента меланина в коже: при его избытке отмечаются гиперпигментированные, а при недостатке - гипо- или депигментированные пятна. Эти элементы могут быть врожденными или приобретенными. Врожденные гиперпигментированные пятна представлены родимыми пятнами (невусами). Приобретенными гиперпигментированными пятнами являются веснушки, хлоазма, загар, депигментированными - лейкодерма, витилиго. Врожденной генерализованной депигментацией проявляется альбинизм.
Узелок - первичный бесполостной морфологический элемент, характеризующийся изменением окраски кожи, ее рельефа, консистенции и разрешающийся, как правило, бесследно. По глубине залегания выделяют узелки эпидермальные, расположенные в пределах эпидермиса (плоские бородавки); дермальные, локализующиеся в сосочковом слое дермы (папулезные сифилиды), и эпидермодермальные (папулы при псориазе, красном плоском лишае, атопическом дерматите). Узелки могут быть воспалительные и невоспалительные. Последние формируются в результате разрастания эпидермиса типа акантоза (бородавки), дермы по типу папилломатоза (папилломы) или отложения в коже продуктов обмена (ксантома). Воспалительные папулы встречаются гораздо чаше: при псориазе, вторичном сифилисе, красном плоском лишае, экземе и т. д. При этом со стороны эпидермиса могут наблюдаться акантоз, гранулез, гиперкератоз, паракератоз, а в сосочковом слое дермы откладывается клеточный инфильтрат. В зависимости от размера узелки бывают милиарными, или просовидными (1—3 мм в диаметре), лентикулярными, или чечевицеобразными (0,5—0,7 см в диаметре) и нумулярными, или монетовидными (1—3 см в диаметре). При ряде дерматозов происходит периферический рост папул и их слияние и формирование более крупных элементов - бляшек (например, при псориазе). Папулы по очертаниям могут быть округлыми, овальными, многоугольными (полициклическими), по форме - плоскими, полушаровидными, коническими (с заостренной вершиной), по консистенции - плотными, плотно-эластическими, тестоватыми, мягкими. Иногда на поверхности узелка образуется пузырек. Такие элементы получили название папуло-везикулы, или серопапулы (при пруриго).
Бугорок - первичный бесполостной инфильтративный морфологический элемент, залегающий глубоко в дерме. Характеризуется небольшими размерами (от 0,5 до 1 см в диаметре), изменением окраски кожи, ее рельефа и консистенции; оставляет после себя рубец или рубцовую атрофию. Формируется в основном в сетчатом слое дермы за счет образования инфекционной гранулемы. Клинически имеет довольно большое сходство с папулами. Основное отличие заключается в том, что бугорки, как правило, изъязвляются и оставляют после себя рубцы. Возможно разрешение бугорка без стадии изъязвления с переходом в рубцовую атрофию кожи. Бугорки наблюдаются при лепре, туберкулезе кожи, лейшманиозе, третичном сифилисе и др.
Узел - первичный бесполосной инфильтративный морфологический элемент, залегающий глубоко в дерме и гиподерме и имеющий большие размеры (от 2 до 10 см и более в диаметре). По мере развития патологического процесса, как правило, происходит изъязвление узла с последующим рубцеванием. Различают узлы воспалительные, например сифилитические гуммы, и невоспалительные, образующиеся в результате отложения в коже продуктов обмена (ксантомы и др.) или злокачественных пролиферативных процессов (лимфома).
При наличии одного вида первичного морфологического элемента кожных сыпей (например, только папул или только пузырей) говорят о мономорфном характере сыпи. В случае одновременного существования разных двух и более первичных элементов (например, папул, везикул, эритемы) сыпь называется полиморфной (например, при экземе).
В отличие от истинного различают также ложный (эволюционный) полиморфизм сыпи, обусловленный возникновением различных вторичных морфологических элементов.
Вторичные морфологические элементы кожных сыпей.
Вторичные морфологические элементы включают вторичные гипо- и гиперпигментации, трещины, экскориации, эрозии, язвы, чешуйки, корки, рубцы, лихенизацию, вегетацию.
Гипо - и гиперпигментация может быть вторичным морфологическим элементом в случае ее появления на месте рассосавшихся первичных элементов (папул, пустул и др.). Например, на месте бывших папул при псориазе чаще остаются участки депигментации, точно соответствующие бывшим первичным элементам, получившие название псевдолейкодермы, а при регрессе папул красного плоского лишая обычно остается гиперпигментация, сохраняющаяся в течение нескольких недель и даже месяцев.
Трещина - вторичный морфологический элемент, представляющий собой линейное нарушение целостности кожного покрова в результате снижения эластичности кожи. Трещины подразделяются на поверхностные (располагаются в пределах эпидермиса, эпителизируются и регрессируют бесследно, например, при экземе, нейродермите и др.) и глубокие (локализуются в пределах эпидермиса и дермы, нередко кровоточат с образованием геморрагических корок, регрессируют с формированием рубца, например, при врожденном сифилисе).
Экскориация - проявляется нарушением целостности кожного покрова в результате механического повреждения его при травмах и расчесах. Ссадина иногда может появиться первично (при травмах). В зависимости от глубины повреждения кожного покрова экскориации могут регрессировать бесследно или с образованием гипо- или гиперпигментации.
Эрозия возникает при вскрытии первичных полостных морфологических элементов и представляет собой нарушение целостности кожного покрова или слизистой оболочки в пределах эпидермиса (эпителия). Эрозии появляются на местах везикул, пузырей или поверхностных пустул и имеют те же очертания и размеры, что и первичные элементы. Иногда эрозии могут образовываться и на папулезных высыпаниях, особенно при их локализации на слизистых оболочках (эрозивные папулезные сифилиды, эрозивно-язвенный красный плоский лишай). Регресс эрозий происходит путем эпителизации и заканчивается бесследно.
Язва - представляет собой нарушение целостности кожного покрова в пределах соединительнотканного слоя дермы, а иногда даже и подлежащих тканей. Возникает при вскрытии бугорков, узлов или глубоких пустул. В язве выделяют дно и края, которые могут быть мягкими (туберкулез) или плотными (рак кожи). Дно может быть гладким (твердый шанкр) или неровным (хроническая язвенная пиодермия), покрытым разнообразным отделяемым, грануляциями. Края бывают подрытыми, отвесными, блюдцеобразными. После заживления язв всегда остаются рубцы.
Чешуйка - представляет собой отторгнувшиеся роговые пластинки, формирующие шелушение. Физиологическое шелушение происходит постоянно и обычно незаметно. При патологических процессах (гиперкератоз, паракератоз) шелушение приобретает гораздо более выраженный характер. В зависимости от размера чешуек шелушение бывает отрубевидным (чешуйки мелкие, нежные, как бы припудривают кожу), пластинчатым (чешуйки более крупные) и крупнопластинчатым (роговой слой отторгается пластами). Отрубевидное шелушение наблюдается при разноцветном лишае, руброфитии, пластинчатое - при псориазе, крупнопластинчатое - при эритродермиях. Чешуйки располагаются рыхло, легко снимаются (при псориазе) или сидят плотно и удаляются с большим трудом (при красной волчанке). Серебристо-белые чешуйки характерны для псориаза, желтоватые - для себореи, темные - для некоторых разновидностей ихтиоза. В отдельных случаях наблюдаются пропитывание чешуек экссудатом и формирование чешуйко-корок (при экссудативном псориазе).
Корка - возникает при ссыхании содержимого пузырьков, пузырей, гнойничков. В зависимости от вида экссудата корки могут быть серозными, геморрагическими, гнойными или смешанными. Форма корок чаще неправильная, хотя и соответствует контурам первичных высыпаний. Массивные, многослойные, конические, гнойно-геморрагические корки получили название рупий.
Рубец - возникает при заживлении язв, бугорков, узлов, глубоких пустул. Представляет собой новообразованную грубоволокнистую соединительную ткань (коллагеновые волокна). Рубцы могут быть поверхностными и глубокими, атрофичными или гипертрофическими. В их пределах отсутствуют придатки кожи (полосы, потовые и сальные железы), эпидермис гладкий, блестящий, иногда имеет вид папиросной бумаги. Цвет свежих рубцов красный, затем пигментированный, а в исходе - белый. На месте не изъязвляющихся, а разрешающихся «сухим путем» очагов поражения возможно формирование рубцовой атрофии: кожа истончена, лишена нормального рисунка, нередко западает по сравнению с окружающими неизмененными участками. Подобные изменения отмечаются при красной волчанке, склеродермии.
Лихенификация (син. лихенизания) - характеризуется утолщением, уплотнением кожи за счет папулезной инфильтрации, усилением кожного рисунка. Кожа в пределах очагов лихенификации напоминает шагреневую. Подобные изменения нередко формируются при упорных зудящих дерматозах, проявляющихся папулезными эффлоресценциями (атопический дерматит, нейродермит, хроническая экзема).
Вегетация - характеризуется разрастанием сосочкового слоя дермы, имеет ворсинчатый вид, напоминающий цветную капусту или петушиные гребешки. Вегетации нередко возникают на дне эрозивно-язвенных дефектов (влажные вегетации) при вегетирующей пузырчатке, на поверхности первичных папулезных высыпаний (сухие вегетации) при остроконечных кондиломах.
Клиническая картина заболевания (симптомы и синдромы)
Сыпь может быть проявлением как острых (корь, скарлатина, ветряная оспа и др.), так и хронических (сифилис, туберкулез и др.) инфекционных заболеваний . Так, при одних инфекционных заболеваниях (корь, ветряная оспа, скарлатина) высыпания появляются обязательно, при других (краснуха, тифо-паратифозные заболевания) встречаются часто (50-70%), при третьих (инфекционный мононуклеоз, лептоспироз, вирусный гепатит) наблюдаются редко. Существенным компонентом характеристики сыпи является наличие или отсутствие свежих подсыпаний, зуда или других субъективных ощущений в местах высыпаний. Необходимо учитывать длительность и эволюцию высыпаний: при брюшном тифе и паратифах в отличие от других заболеваний розеолы сохраняются в течение 2-4 дн, а затем бесследно исчезают. Везикулы на слизистых оболочках полости рта, губ, гениталий наблюдаются при ветряной оспе, простом и опоясывающем герпесе, ящуре; на миндалинах, слизистой оболочке задней стенки глотки, язычка, передних дужек - при энтеровирусной инфекции (герпангина). В случаях некоторых детских инфекционных болезней, сыпь является настолько характерной, что позволяет безошибочно установить причину болезни только на основании внешнего вида больного. В других случаях, характер сыпи бывает менее специфичным, что делает необходимым использование дополнительных методов диагностики для определения причины болезни. С другой стороны у взрослых картина «детских» инфекций может быть «атипичной ».
Ветрянка (ветряная оспа) - это острое вирусное заболевание, возбудителем которого является вирус опоясывающего лишая (вирус герпеса человека тип 3). Ветрянка - это острая фаза первичного проникновения вируса в организм, а герпес зостер (опоясывающий лишай) является результатом реактивации вируса. Ветрянка очень заразна. Передается болезнь воздушно-капельным путем. Больной начинает быть заразным за 48 часов до появления первых высыпаний, а контагиозность сохраняется до покрытия струпьями (корками) последних высыпаний. Однако наиболее заразными являются больные в начальном (продромном) периоде болезни и в момент появления высыпаний. Эпидемии ветрянки обычно бывают зимой и в начале весны. У взрослых, не болевших ветрянкой в детстве, и у детей со слабым иммунитетом инфекция может протекать тяжело. Примерно через 10-15 дней после контакта с источником инфекции, за 24-36 часов до появления высыпаний, появляется головная боль, наблюдается невысокая температура и общее недомогание. На фоне общего недомогания, спустя 1-2 сутки с начала болезни, на коже и слизистых оболочках появляются высыпания. Первичные высыпания, в форме пятен, могут сопровождаться непродолжительным покраснением кожи. На протяжении нескольких часов пятна переходят в папулы (узелки) и потом в характерные везикулы (пузырьки) с красным основанием, наполненные прозрачной жидкостью, которые обычно вызывают сильный зуд. Сначала сыпь появляется на лице и туловище. Высыпания могут покрывать большие участки кожи (в более тяжелых случаях) или ограниченные участки, но почти всегда захватывают верхнюю часть туловища. Язвочки могут появиться на слизистых оболочках, включая ротоглотку и верхние дыхательные пути, слизистую оболочку глаз, половых органов, прямой кишки. Во рту пузырьки сразу же рвутся и ничем не отличаются от пузырьков при герпетическом стоматите. Такие язвочки вызывают боль при глотании. Примерно к 5-му дню болезни появление новых высыпаний прекращается, а к 6-му дню ветрянки большинство высыпаний уже покрываются корками. Большая часть корок опадает до 20-го дня с момента начала болезни. Содержимое пузырьков может претерпеть бактериальное инфицирование (обычно стрептококковое или стафилококковое), при котором наблюдается пиодермия (редко, стрептококковый токсический шок). У взрослых, новорожденных детей и пациентов с ослабленным иммунитетом ветрянка может осложниться пневмонией. Также встречаются такие осложнения как миокардит, преходящий артрит или гепатит, внутренние кровотечения. Очень редко, обычно к концу болезни или на протяжении 2-х недель после выздоровления, может развиться энцефалопатия. Ветрянка подозревается у пациентов с характерной сыпью и течением болезни. Высыпания при ветрянке могут быть спутаны с высыпаниями при других вирусных заболеваниях. Если диагноз ветрянки сомнителен, могут быть проведены лабораторные исследования по установке вируса. Анализ берется при помощи выскабливания с пораженных участков кожи. Тяжелые или даже смертельные формы болезни встречаются у взрослых, у пациентов с ослабленным иммунитетом и у пациентов, проходящих курс лечения химиотерапией или кортикостероидами. Однажды перенесенное заболевание, обычно, оставляет пожизненный иммунитет. Однако у взрослого человека возможна реактивация вируса и развитие опоясывающего лишая. Все здоровые дети и восприимчивые взрослые, особенно женщины детородного возраста и больные хроническими заболеваниями, должны быть вакцинированы. Прививка ветрянки содержит живые ослабленные вирусы и редко приводит к развитию болезни, которая протекает в легкой форме - не более 10 папул или пузырьков и слабо выраженные общие симптомы недомогания.
 Корь
- это заразное вирусное заболевание, основными симптомами которого являются лихорадка (повышение температуры), кашель, конъюнктивит, характерная сыпь. Чаще всего корь встречается у детей, но ею также могут заболеть и взрослые, не переболевшие корью в детстве. Корь настолько заразна, что даже незначимый контакт восприимчивого человека с больным может привести к его заражению и развитию болезни. После инкубационного периода, который длится примерно 10 дней, у пациента поднимается температура, глаза краснеют и начинают слезиться, появляются обильные выделения из носа и покраснение горла. Из-за этих симптомов корь часто принимают за сильную простуду. Спустя 48-96 часов с момента начала болезни появляется пятнистая сыпь, а температура поднимается до 40°C. За 36 часов до появления сыпи на слизистой оболочке полости рта появляются типичные пятна, называемые пятна Филатова - Коплика - беловатые крапинки, окруженные ярко-красным пятном диаметром до 0.75 мм. Через 1-2 дня сыпь темнеет, а затем постепенно обесцвечивается, температура резко спадает, а насморк исчезает. Корь следует отличать от других заболеваний, сопровождаемых сыпью. При отсутствии осложнений корь длится около 10 дней. Осложнения при кори встречаются довольно часто (отит, пневмония). В редких случаях может развиться энцефалит. Вирус кори может атаковать различные системы организма и спровоцировать гепатит, аппендицит и даже гангрену конечностей. Благодаря лечению осложнений кори при помощи антибиотиков и сульфаниламидов, летальность из-за кори значительно уменьшилась в 20 веке. К концу 60-х годов началась активная вакцинация по всему миру, но, вопреки ожиданиям, встречаемость кори все еще высока по всему миру. Как правило, однажды перенесенная корь оставляет иммунитет на всю жизнь. Дети в возрасте до 4-5 месяцев имеют иммунитет против кори, если у их матери есть иммунитет против этой болезни.
Корь
- это заразное вирусное заболевание, основными симптомами которого являются лихорадка (повышение температуры), кашель, конъюнктивит, характерная сыпь. Чаще всего корь встречается у детей, но ею также могут заболеть и взрослые, не переболевшие корью в детстве. Корь настолько заразна, что даже незначимый контакт восприимчивого человека с больным может привести к его заражению и развитию болезни. После инкубационного периода, который длится примерно 10 дней, у пациента поднимается температура, глаза краснеют и начинают слезиться, появляются обильные выделения из носа и покраснение горла. Из-за этих симптомов корь часто принимают за сильную простуду. Спустя 48-96 часов с момента начала болезни появляется пятнистая сыпь, а температура поднимается до 40°C. За 36 часов до появления сыпи на слизистой оболочке полости рта появляются типичные пятна, называемые пятна Филатова - Коплика - беловатые крапинки, окруженные ярко-красным пятном диаметром до 0.75 мм. Через 1-2 дня сыпь темнеет, а затем постепенно обесцвечивается, температура резко спадает, а насморк исчезает. Корь следует отличать от других заболеваний, сопровождаемых сыпью. При отсутствии осложнений корь длится около 10 дней. Осложнения при кори встречаются довольно часто (отит, пневмония). В редких случаях может развиться энцефалит. Вирус кори может атаковать различные системы организма и спровоцировать гепатит, аппендицит и даже гангрену конечностей. Благодаря лечению осложнений кори при помощи антибиотиков и сульфаниламидов, летальность из-за кори значительно уменьшилась в 20 веке. К концу 60-х годов началась активная вакцинация по всему миру, но, вопреки ожиданиям, встречаемость кори все еще высока по всему миру. Как правило, однажды перенесенная корь оставляет иммунитет на всю жизнь. Дети в возрасте до 4-5 месяцев имеют иммунитет против кори, если у их матери есть иммунитет против этой болезни.
 Краснуха
- бледная, пятнистая эритема (покраснение кожи), особенно на лице. На второй день высыпания больше напоминают таковые при скарлатине - мелкие красные точки на красноватом фоне. Сыпь держится от 3 до 5 дней. У детей с краснухой наиболее частыми симптомами болезни могут быть легкое недомогание, боли в суставах. У взрослых больных краснухой общие признаки интоксикации болезни встречаются чаще, чем у детей и включают повышенную температуру, выраженное недомогание, головную боль, ограничение подвижности суставов, преходящий артрит и умеренный насморк. Температура, как правило, нормализуется на второй день после появления сыпи. Серьезным осложнением краснухи может быть энцефалит, тромбоцитопеническая пурпура и отит (воспаление среднего уха). К счастью, такие осложнения встречаются крайне редко. Краснуха подозревается у пациентов с характерной сыпью и лимфаденитом. Лабораторные анализы проводятся только у беременных женщин, пациентов с энцефалитом и у новорожденных, так как в таких случаях краснуха представляет особую опасность. Краснуху следует отличать от кори, скарлатины, вторичного сифилиса, высыпаний, вызванных приемом лекарственных препаратов, инфекционной эритемы и инфекционного мононуклеоза. Краснуха отличается от кори менее выраженной и менее продолжительной сыпью, менее выраженными и менее продолжительными общими признаками болезни, отсутствием пятен Коплика и кашля. Скарлатина отличается более тяжелыми общими признаками интоксикации и более выраженным фарингитом, который возникает в первый же день болезнь. При вторичном сифилисе увеличенные лимфатические узлы не болезненны, а сыпь более выражена на ладонях и ступнях. При мононуклеозе нередко развивается ангина и наблюдается увеличение всех групп лимфатических узлов. Специфического лечения не существует. Основные меры направлены на борьбу с симптомами болезни (симптоматическое лечение) - жаропонижающие и противогистаминные препараты. В более чем 95% случаях вакцинации прививка против краснухи оставляет стойкий иммунитет на срок больше 15 лет. Вакцинированный человек не заразен и не представляет угрозы для окружающих.
Прививка против краснухи ставится детям и всем восприимчивым лицам старшего возраста, особенно студентам, новобранцам, медицинскому персоналу и тем, кто работает с маленькими детьми. После вакцины у детей редко поднимается температура, появляется сыпь, увеличиваются лимфатические узлы и развивается преходящий артрит. У взрослых, особенно у женщин, возможно болезненное опухание суставов.
Краснуха
- бледная, пятнистая эритема (покраснение кожи), особенно на лице. На второй день высыпания больше напоминают таковые при скарлатине - мелкие красные точки на красноватом фоне. Сыпь держится от 3 до 5 дней. У детей с краснухой наиболее частыми симптомами болезни могут быть легкое недомогание, боли в суставах. У взрослых больных краснухой общие признаки интоксикации болезни встречаются чаще, чем у детей и включают повышенную температуру, выраженное недомогание, головную боль, ограничение подвижности суставов, преходящий артрит и умеренный насморк. Температура, как правило, нормализуется на второй день после появления сыпи. Серьезным осложнением краснухи может быть энцефалит, тромбоцитопеническая пурпура и отит (воспаление среднего уха). К счастью, такие осложнения встречаются крайне редко. Краснуха подозревается у пациентов с характерной сыпью и лимфаденитом. Лабораторные анализы проводятся только у беременных женщин, пациентов с энцефалитом и у новорожденных, так как в таких случаях краснуха представляет особую опасность. Краснуху следует отличать от кори, скарлатины, вторичного сифилиса, высыпаний, вызванных приемом лекарственных препаратов, инфекционной эритемы и инфекционного мононуклеоза. Краснуха отличается от кори менее выраженной и менее продолжительной сыпью, менее выраженными и менее продолжительными общими признаками болезни, отсутствием пятен Коплика и кашля. Скарлатина отличается более тяжелыми общими признаками интоксикации и более выраженным фарингитом, который возникает в первый же день болезнь. При вторичном сифилисе увеличенные лимфатические узлы не болезненны, а сыпь более выражена на ладонях и ступнях. При мононуклеозе нередко развивается ангина и наблюдается увеличение всех групп лимфатических узлов. Специфического лечения не существует. Основные меры направлены на борьбу с симптомами болезни (симптоматическое лечение) - жаропонижающие и противогистаминные препараты. В более чем 95% случаях вакцинации прививка против краснухи оставляет стойкий иммунитет на срок больше 15 лет. Вакцинированный человек не заразен и не представляет угрозы для окружающих.
Прививка против краснухи ставится детям и всем восприимчивым лицам старшего возраста, особенно студентам, новобранцам, медицинскому персоналу и тем, кто работает с маленькими детьми. После вакцины у детей редко поднимается температура, появляется сыпь, увеличиваются лимфатические узлы и развивается преходящий артрит. У взрослых, особенно у женщин, возможно болезненное опухание суставов.
Краснуха и беременность . Вакцинация против краснухи противопоказана лицам с ослабленным иммунитетом, а также беременным женщинам. Женщинам, получившим прививку от краснухи, рекомендуется не допускать зачатия ребенка на протяжении, по крайней мере, 28 дней после прививки. Внутриутробная краснуха плода может оказать крайне негативное влияние на развитие беременности вплоть до ее прерывания или возникновения пороков развития плода.
 Скарлатина
- острое инфекционное заболевание, возбудителем которого является гемолитический стрептококк, чаще всего Streptococcus pyogenes
. Скарлатиной могут заболеть и взрослые и дети, однако чаще болезнь встречается у детей.
До появления антибиотиков, скарлатина считалась очень опасным, даже смертельным заболеванием, с серьезными осложнениями. К счастью, сегодня скарлатина встречается реже и в менее тяжелых формах.
Скарлатина
- острое инфекционное заболевание, возбудителем которого является гемолитический стрептококк, чаще всего Streptococcus pyogenes
. Скарлатиной могут заболеть и взрослые и дети, однако чаще болезнь встречается у детей.
До появления антибиотиков, скарлатина считалась очень опасным, даже смертельным заболеванием, с серьезными осложнениями. К счастью, сегодня скарлатина встречается реже и в менее тяжелых формах.
При своевременном лечении антибиотиками наступает быстрое и полное выздоровление. Большинство возможных осложнений скарлатины могут быть предотвращены адекватным курсом лечения. Чаще это заболевание встречается у детей старше двух лет, а пик заболеваемости скарлатиной наблюдается между 6 и 12 годами. Скарлатина более распространенная в зонах с умеренным климатом. Болезнь передается воздушно-капельным путем при чиханье и кашле. Также может передаваться через зараженные предметы или грязные руки. Источником возбудителей скарлатины являются больные дети или носители инфекции. Инкубационный период скарлатины длится 1-7 дней. Обычно болезнь начинается резким повышением температуры, появлением рвоты и сильной боли в горле (ангины). Также у больного появляются головная боль, озноб и слабость. В период между 12 и 24 часами после повышения температуры появляется характерная ярко-красная сыпь. Иногда больные жалуется на сильные боли в животе. В типичных случаях скарлатины температура повышается до 39.5 °C и выше. Наблюдается покраснение горла, миндалины увеличены в размерах, красные и покрытые или гнойными выделениями. Поднижнечелюстные слюнные железы воспаленные и болезненные. Вначале болезни кончик и края языка красные, а остальные части белые. На третий или четвертый день болезни белый налет исчезает, и весь язык приобретает яркий малиновый цвет. Ярко-красная сыпь, которая появляется вскоре после повышения температуры, описывается как «солнечный ожог с гусиной кожей». Кожа покрыта маленькими красными точками, которые исчезают при нажатии и на ощупь поверхность имеют шершавую. Обычно сыпь покрывает все тело, кроме области вокруг рта. Для сыпи при скарлатине характерна десквамация (шелушение), которая наступает к концу первой недели болезни. Кожа шелушится в виде мелких хлопьев, похожих на отруби. Как правило, в последнюю очередь шелушится кожа на ладонях и пятках (не раньше второй-третьей недели болезни). Шелушение кожи вызвано особым токсином стрептококка, который вызывает гибель эпителия кожи. Ранние осложнения скарлатины обычно наступают в первую неделю болезни. Инфекция может распространиться с миндалин, вызывая воспаление среднего уха (средний отит), воспаление околоносовых пазух (синусит), или лимфатических узлов шеи (лимфаденит). Редким осложнением является бронхопневмония. Еще реже встречаются остеомиелит (воспаление кости), мастоидит (воспаление костного участка позади уха), и сепсис(заражение крови). При своевременном правильном лечении эти осложнения появляются крайне редко. Наиболее опасны поздние осложнения скарлатины: ревматизм, гломерулонефрит (воспаление мочеобразующих тканей почек), хорея. Профилактика скарлатины заключается в своевременном выявлении и изоляции больных скарлатиной (в особенности от других детей). Лицам находящимся в контакте с больным скарлатиной рекомендуется носить стерильные марлевые маски и в строгости соблюдать личную гигиену.
 Розацеа
- это довольно распространенное папуло-пустулезное заболевание фолликулов сальных желез, но не сопровождающееся комедонами. Оно локализовано в основном в центре лица, но может изредка распространяться на лоб и кожу головы. В большинстве случаев на эритематозном основании с телеангиэктазиями (стадия I: эритематозное розацеа) развиваются различные по величине воспаленные, гиперемированные узелки, в центре которых может отмечаться пустула (стадия II: розацеа папулезное или пустулезное. Диффузная гиперплазия тканей, особенно в области носа, может привести к развитию ринофимы. Этиология неизвестна.
Розацеа
- это довольно распространенное папуло-пустулезное заболевание фолликулов сальных желез, но не сопровождающееся комедонами. Оно локализовано в основном в центре лица, но может изредка распространяться на лоб и кожу головы. В большинстве случаев на эритематозном основании с телеангиэктазиями (стадия I: эритематозное розацеа) развиваются различные по величине воспаленные, гиперемированные узелки, в центре которых может отмечаться пустула (стадия II: розацеа папулезное или пустулезное. Диффузная гиперплазия тканей, особенно в области носа, может привести к развитию ринофимы. Этиология неизвестна.
 Опоясывающий лишай
характеризуется сегментарным и, как правило, односторонним расположением групп пузырьков, которые развиваются на эритематозном основании. После разрешения высыпаний могут оставаться рубцы и участки депигментации. На стадии высыпаний группы пузырьков развиваются последовательно, одна за другой, таким образом, степень развития пузырьков в пределах одной группы примерно одинакова, но может отличаться от группы к группе. Полностью развившиеся пузырьки имеют легкое вдавление на вершине. Опоясывающий лишай вызывается тем же вирусом, что и ветряная оспа - вирусом Varizella-Zoster из группы герпесвирусов. Оба заболевания представляют собой различные клинические формы единого инфекционного процесса. Нейротропное вирусное заболевание развивается либо вследствие реинфекции вируса при сниженном иммунитете (инкубационный период 7-14 дней), либо при уменьшении сопротивляемости организма или иммуносупрессии возникает в форме zoster symptomaticus в результате реактивации вируса, персистирующего в глиальных клетках спинальных ганглиев. Заболевание начинается остро с ощущения недомогания и легкой лихорадки (продромальная стадия). Пузырьки возникают в зоне иннервации одного или нескольких сенсорных спинальных ганглиев (zoster segmentalis или zoster multiplex) и в соответствующей области головы. Боли сильные, жгучие и могут также предшествовать появлению экзантемы. Заболевание может локализоваться не только в области пояса, как на то указывает термин "опоясывающий", но и в других областях (известен случай опоясывающего лишая тройничного нерва). При распространении опоясывающего лишая в область 1-й ветви тройничного нерва может также пострадать глаз (zoster opticus или ophtalmicus). В таких случаях показана срочная консультация офтальмолога и совместное ведение больного, особенно при опасности поражения роговицы. Поражение глаз, вызванное вирусом простого герпеса, в основном соответствует симптоматике кератита. Кератит иногда сопровождается увеитом, который может привести к выраженной и длительно персистирующеи вторичной глаукоме. В переднем отделе глаза могут, кроме того, развиться фолликулярный конъюнктивит и эписклерит. При поражении лицевого нерва наблюдаются явления паралича и невралгии. К другим осложнениям относятся зостерный менингит и энцефалит (менингоэнцефалит). Если не возникает осложнений в форме геморрагии, изъязвлений или некрозов, то заболевание разрешается в течение 2-3 недель, не оставляя рубцов. Рецидивы случаются, иммунитет, как правило, сохраняется пожизненно. Иногда сегментарная локализация нарушается, и высыпания переходят на соседние или более удаленные области или даже распространяются на все кожные покровы в форме генерализованного опоясывающего лишая. Опоясывающий лишай может возникать, как сопутствующее заболевание, например, при лейкемиях, ходжкинских и неходжкинских лимфомах. С точки зрения дифференциальной диагностики рассматриваются рожистое воспаление, простой герпес, а при генерализованном опоясывающем лишае - ветряная оспа.
Опоясывающий лишай
характеризуется сегментарным и, как правило, односторонним расположением групп пузырьков, которые развиваются на эритематозном основании. После разрешения высыпаний могут оставаться рубцы и участки депигментации. На стадии высыпаний группы пузырьков развиваются последовательно, одна за другой, таким образом, степень развития пузырьков в пределах одной группы примерно одинакова, но может отличаться от группы к группе. Полностью развившиеся пузырьки имеют легкое вдавление на вершине. Опоясывающий лишай вызывается тем же вирусом, что и ветряная оспа - вирусом Varizella-Zoster из группы герпесвирусов. Оба заболевания представляют собой различные клинические формы единого инфекционного процесса. Нейротропное вирусное заболевание развивается либо вследствие реинфекции вируса при сниженном иммунитете (инкубационный период 7-14 дней), либо при уменьшении сопротивляемости организма или иммуносупрессии возникает в форме zoster symptomaticus в результате реактивации вируса, персистирующего в глиальных клетках спинальных ганглиев. Заболевание начинается остро с ощущения недомогания и легкой лихорадки (продромальная стадия). Пузырьки возникают в зоне иннервации одного или нескольких сенсорных спинальных ганглиев (zoster segmentalis или zoster multiplex) и в соответствующей области головы. Боли сильные, жгучие и могут также предшествовать появлению экзантемы. Заболевание может локализоваться не только в области пояса, как на то указывает термин "опоясывающий", но и в других областях (известен случай опоясывающего лишая тройничного нерва). При распространении опоясывающего лишая в область 1-й ветви тройничного нерва может также пострадать глаз (zoster opticus или ophtalmicus). В таких случаях показана срочная консультация офтальмолога и совместное ведение больного, особенно при опасности поражения роговицы. Поражение глаз, вызванное вирусом простого герпеса, в основном соответствует симптоматике кератита. Кератит иногда сопровождается увеитом, который может привести к выраженной и длительно персистирующеи вторичной глаукоме. В переднем отделе глаза могут, кроме того, развиться фолликулярный конъюнктивит и эписклерит. При поражении лицевого нерва наблюдаются явления паралича и невралгии. К другим осложнениям относятся зостерный менингит и энцефалит (менингоэнцефалит). Если не возникает осложнений в форме геморрагии, изъязвлений или некрозов, то заболевание разрешается в течение 2-3 недель, не оставляя рубцов. Рецидивы случаются, иммунитет, как правило, сохраняется пожизненно. Иногда сегментарная локализация нарушается, и высыпания переходят на соседние или более удаленные области или даже распространяются на все кожные покровы в форме генерализованного опоясывающего лишая. Опоясывающий лишай может возникать, как сопутствующее заболевание, например, при лейкемиях, ходжкинских и неходжкинских лимфомах. С точки зрения дифференциальной диагностики рассматриваются рожистое воспаление, простой герпес, а при генерализованном опоясывающем лишае - ветряная оспа.
Простой герпес , который в зависимости от локализации называют также герпесом губ или генитальным герпесом, представляет собой реактивированную латентную инфекцию одного из двух типов вируса: ВПГ-1 (так называемый оральный штамм) или ВПГ-2 (так называемый генитальный штамм). После первичной инфекции в детском возрасте вирус персистирует в пораженных клетках ганглиев, распространяясь из них колонизирует эпителиальные клетки кожи, где и размножается. Реактивация вируса зависит от раздражения инфицированного нейрона, которое может вызываться инфекциями с лихорадкой, сильным ультрафиолетовым облучением (ультрафиолетовый ожог в высокогорных районах), нарушениями функции ЖКТ, а также ослаблением иммунной системы вследствие карциномы, лейкоза или терапии цитостатиками. Пузырьки появляются на эритематозном основании, их возникновению предшествует зуд, ощущения напряженности кожи и локального жжения. После вскрытия пузырей образуются мокнущие высыпания, которые в течение нескольких дней покрываются коркой, при этом часто наблюдается болезненное увеличение регионарных лимфоузлов. Сегментарное расположение высыпаний для простого герпеса не характерно.
1. Необходимо точно выяснить, имеется ли связь между появлением сыпи и основным заболеванием. Чаще всего сыпь как вторичный феномен у госпитализированных больных связана с аллергической реакцией на лекарственные препараты, наиболее вероятна реакция на антибиотики. Сроки возникновения сыпи могут совпадать с началом заболевания; кроме того, у госпитализированных больных в качестве вторичного заболевания может возникнуть любое из перечисленных в пунктах 2—5 расстройств. Лекарственная сыпь чаще всего предстает в виде эритематозно-пятнистой сыпи с локализацией на туловище и конечностях, но не затрагивающей ладони и подошвы ступней, либо в виде классических уртикарных аллергических проявлений. Синдром Стивенса-Джонсона представляет собой угрожающее жизни состояние, при котором сыпь появляется на слизистых оболочках, положительный эффект может быть получен при применении глюкокортикоидов.
Синдром токсического шока - опасное для жизни заболевание, характеризующееся острым поражением множественных систем организма. Причиной болезни являются токсины, вырабатываемые золотистым стафилококком (S aureus) или стрептококком. Когда болезнь вызвана стрептококком, она называется стрептококковый токсический шоковый синдром. Наибольший риск развития токсического шока наблюдается у молодых девушек и женщин, использующих вагинальные тампоны во время менструации. Синдром токсического шока является крайне тяжелым заболеванием и может привести к смерти даже при адекватной интенсивной терапии. Болезнь наступает резко и характеризуется высокой температурой, ознобом, фарингитом и, в некоторых случаях, поносом и рвотой. Также у больного может быть пониженное артериальное давление (шок), дезориентация, предобморочное состояние, сильная сонливость и слабость. Сыпь при синдроме токсического шока напоминает солнечные ожоги. Если вы подозреваете, что у больного может быть синдром токсического шока, немедленно вызовите скорую помощь.
 Геморрагическая сыпь.
Существует еще один вид сыпи, который требует немедленного обращения к врачу. Этот вид сыпи называется точечным кровоизлиянием (петехия) или геморрагической сыпью (пурпура). Подобная сыпь вызвана разрывом кровеносных сосудов под кожей. Петехии выглядят как мелкие, красные, плоские точечки (как будто кто-то нарисовал их красной ручкой с тонким грифом). Пурпура характеризуется пятнами больших размеров, которые могут иметь более темный (багровый или синий) оттенок. Существует два наиболее важных признака данной сыпи: во-первых, она не исчезает и не бледнеет при надавливании. во-вторых, они абсолютно плоские и их невозможно прощупать пальцами. Если вы подозреваете наличие у больного геморрагической сыпи, немедленно обратитесь к врачу, вызовите скорую помощь, либо отвезите больного в отделение скорой помощи. Важно предпринять необходимые меры в течение нескольких часов после появления высыпаний.
Геморрагическая сыпь.
Существует еще один вид сыпи, который требует немедленного обращения к врачу. Этот вид сыпи называется точечным кровоизлиянием (петехия) или геморрагической сыпью (пурпура). Подобная сыпь вызвана разрывом кровеносных сосудов под кожей. Петехии выглядят как мелкие, красные, плоские точечки (как будто кто-то нарисовал их красной ручкой с тонким грифом). Пурпура характеризуется пятнами больших размеров, которые могут иметь более темный (багровый или синий) оттенок. Существует два наиболее важных признака данной сыпи: во-первых, она не исчезает и не бледнеет при надавливании. во-вторых, они абсолютно плоские и их невозможно прощупать пальцами. Если вы подозреваете наличие у больного геморрагической сыпи, немедленно обратитесь к врачу, вызовите скорую помощь, либо отвезите больного в отделение скорой помощи. Важно предпринять необходимые меры в течение нескольких часов после появления высыпаний.
 Аллергическая сыпь
наблюдается при сывороточной болезни, пищевой и медикаментозной аллергии. При сывороточной болезни
на фоне основного заболевания, например, дифтерии, ботулизма, столбняка и др., через неделю после введения гетерологической сыворотки у больного появляется сыпь.Характер сыпи может быть разнообразный: пятнистый, пятнисто-папулезный, средних и крупных размеров. Очень характерна уртикарная сыпь.Сыпь обязательно сопровождается зудом.Располагается сыпь везде: на лице, туловище, конечностях, но больше всего вокруг суставов и на месте введения сыворотки.Пищевая и медикаментозная аллергия
чаще всего бывает на сульфаниламидные препараты, ампициллин, витамины и др. Сыпь разнообразна, различных размеров, зудящая. Характерно подсыпание элементов при условии продолжения воздействия аллергена. ри отмене препарата, продукта питания, а также после введения противогистаминных средств, глюкокортикостероидов сыпь быстро исчезает. Обычно не оставляя следа, но может наблюдаться быстропроходящая пигментация.
Аллергическая сыпь
наблюдается при сывороточной болезни, пищевой и медикаментозной аллергии. При сывороточной болезни
на фоне основного заболевания, например, дифтерии, ботулизма, столбняка и др., через неделю после введения гетерологической сыворотки у больного появляется сыпь.Характер сыпи может быть разнообразный: пятнистый, пятнисто-папулезный, средних и крупных размеров. Очень характерна уртикарная сыпь.Сыпь обязательно сопровождается зудом.Располагается сыпь везде: на лице, туловище, конечностях, но больше всего вокруг суставов и на месте введения сыворотки.Пищевая и медикаментозная аллергия
чаще всего бывает на сульфаниламидные препараты, ампициллин, витамины и др. Сыпь разнообразна, различных размеров, зудящая. Характерно подсыпание элементов при условии продолжения воздействия аллергена. ри отмене препарата, продукта питания, а также после введения противогистаминных средств, глюкокортикостероидов сыпь быстро исчезает. Обычно не оставляя следа, но может наблюдаться быстропроходящая пигментация.
 Многоформная экссудативная эритема.
Такая эритема, как и узловатая, имеет инфекционно-аллергическую природу. Для нее характерна сыпь: пятнистая или папулезная; округлой формы; диаметром 3 - 15 мм; резкие границы; розовый или ярко-красный цвет; центробежный рост с западением и более светлой окраской центральной части; иногда отдельные пятна сливаются, образуя фигуры в виде гирлянд. Кожа поражается симметрично и довольно распространено. Сыпь локализуется преимущественно на разгибательных поверхностях конечностей, чаще предплечий, реже голеней, тыла стопы, лице, шее. Нередко эритеме предшествуют повышение температуры, боли в горле, суставах и др. Синдром Стивенса-Джонсона
относится к вариантам течения многоформной экссудативной эритемы. Механизм развития синдрома связан с аллергическими реакциями немедленного типа, протекающими по типу феномена Артюса. Чаще всего развивается при аллергических реакциях на прием медикаментов: сульфаниламидных препаратов, производных пиразолона, антибиотиков и др. Начало заболевания острое, бурное, с лихорадкой, продолжающейся от нескольких дней до 2 - 3 недель. Отмечаются боли в горле, увеличенное кровообращения слизистых оболочек, насморк, конъюнктивит, гиперсаливация, боли в суставах. С первых же часов наблюдается прогрессирующее поражение кожи и слизистых оболочек в виде безболезненных темно-красных пятен на шее, лице, груди, конечностях, даже ладонях и подошвах. Наряду с этим появляются папулы, везикулы, пузыри. Довольно редко могут образовываться крупные пузыри с серозно-кровянистым содержимым. Высыпания имеют тенденцию к слиянию. Синдром Лайелла или токсический эпидермальный некролиз
представляет собой аллергическую реакцию на:
инфекционный, преимущественно стафилококковый, процесс;
прием медикаментов (антибиотиков, сульфаниламидов, анальгетиков);
переливание крови и ее компоненты.
В появлении и развитии болезни основное значение имеет «взрывное» высвобождение лизосомальных (расщепляющих) ферментов в коже.
Заболевание начинается остро с озноба, лихорадки, болей в горле, пояснице, суставах, а также жжения и болезненности кожи. Затем быстро появляются крупные различной величины эритематозные пятна, часто сливающиеся, и за несколько часов распространяются по всему телу.
На одних участках кожи на месте пятен появляются везикулы, папулы, волдыри, а затем крупные, плоские, дряблые пузыри. На других участках кожи - геморрагии.
На участках кожи, подвергающихся трению одеждой, поверхностные слои кожи отслаиваются независимо от наличия или отсутствия пузырей.
Симптом Никольского (отслаивание эпидермиса при нажатии) положительный.
Больной внешне имеет вид, как при ожоге II степени.
При данном синдроме могут поражаться также слизистые оболочки полости рта и глаз.
В течение болезни резко выражен токсикоз, часто развиваются миокардит, нефрит, гепатит. Крапивница я
вляется одним из самых распространенных аллергических поражений кожи. У детей аллергенами чаще всего являются пищевые вещества.
Через несколько минут или часов после употребления в пищу аллергенов больной ощущает покалывание языка, губ, неба, отмечаются отеки в этих местах, часто резкие боли в животе. На коже лица появляется эритема, которая в дальнейшем распространяется на другие части тела. На месте эритемы возникают уртикарные, сильно зудящие элементы. Высыпания имеют разнообразный характер: узелки, волдыри различных размеров и причудливой формы. Часто одновременно наблюдается конъюнктивит, реже затруднение дыхания из-за отека гортани и др.
Выделяются иммунная и неиммунная формы крапивницы. Ангионевротический отек или гигантская крапивница, отек Квинке
одно из самых распространенных аллергических поражений кожи.
При ангионевротическом отеке выявляются значительные, четко ограниченные отеки. Такие отеки могут возникать в любой части тела, но чаще возникают в области губ, языка, глаз, рук, ног, половых органов. Отеки могут мигрировать.
При ангионевротическом отеке возможны общие симптомы: лихорадка, возбуждение, артралгии, коллапс. Эритродермия Xилла.
Это один из наиболее тяжелых вариантов течения нейродермита.
Кожа всего тела становится красного цвета, напоминает гусиную, во многих местах лихенизируется, шелушится отрубевидными чешуйками. Характерен мучительный зуд. Склонности к везикуляции и мокнутию не отмечается. В крови выявляется резкая эозинофилия.
Многоформная экссудативная эритема.
Такая эритема, как и узловатая, имеет инфекционно-аллергическую природу. Для нее характерна сыпь: пятнистая или папулезная; округлой формы; диаметром 3 - 15 мм; резкие границы; розовый или ярко-красный цвет; центробежный рост с западением и более светлой окраской центральной части; иногда отдельные пятна сливаются, образуя фигуры в виде гирлянд. Кожа поражается симметрично и довольно распространено. Сыпь локализуется преимущественно на разгибательных поверхностях конечностей, чаще предплечий, реже голеней, тыла стопы, лице, шее. Нередко эритеме предшествуют повышение температуры, боли в горле, суставах и др. Синдром Стивенса-Джонсона
относится к вариантам течения многоформной экссудативной эритемы. Механизм развития синдрома связан с аллергическими реакциями немедленного типа, протекающими по типу феномена Артюса. Чаще всего развивается при аллергических реакциях на прием медикаментов: сульфаниламидных препаратов, производных пиразолона, антибиотиков и др. Начало заболевания острое, бурное, с лихорадкой, продолжающейся от нескольких дней до 2 - 3 недель. Отмечаются боли в горле, увеличенное кровообращения слизистых оболочек, насморк, конъюнктивит, гиперсаливация, боли в суставах. С первых же часов наблюдается прогрессирующее поражение кожи и слизистых оболочек в виде безболезненных темно-красных пятен на шее, лице, груди, конечностях, даже ладонях и подошвах. Наряду с этим появляются папулы, везикулы, пузыри. Довольно редко могут образовываться крупные пузыри с серозно-кровянистым содержимым. Высыпания имеют тенденцию к слиянию. Синдром Лайелла или токсический эпидермальный некролиз
представляет собой аллергическую реакцию на:
инфекционный, преимущественно стафилококковый, процесс;
прием медикаментов (антибиотиков, сульфаниламидов, анальгетиков);
переливание крови и ее компоненты.
В появлении и развитии болезни основное значение имеет «взрывное» высвобождение лизосомальных (расщепляющих) ферментов в коже.
Заболевание начинается остро с озноба, лихорадки, болей в горле, пояснице, суставах, а также жжения и болезненности кожи. Затем быстро появляются крупные различной величины эритематозные пятна, часто сливающиеся, и за несколько часов распространяются по всему телу.
На одних участках кожи на месте пятен появляются везикулы, папулы, волдыри, а затем крупные, плоские, дряблые пузыри. На других участках кожи - геморрагии.
На участках кожи, подвергающихся трению одеждой, поверхностные слои кожи отслаиваются независимо от наличия или отсутствия пузырей.
Симптом Никольского (отслаивание эпидермиса при нажатии) положительный.
Больной внешне имеет вид, как при ожоге II степени.
При данном синдроме могут поражаться также слизистые оболочки полости рта и глаз.
В течение болезни резко выражен токсикоз, часто развиваются миокардит, нефрит, гепатит. Крапивница я
вляется одним из самых распространенных аллергических поражений кожи. У детей аллергенами чаще всего являются пищевые вещества.
Через несколько минут или часов после употребления в пищу аллергенов больной ощущает покалывание языка, губ, неба, отмечаются отеки в этих местах, часто резкие боли в животе. На коже лица появляется эритема, которая в дальнейшем распространяется на другие части тела. На месте эритемы возникают уртикарные, сильно зудящие элементы. Высыпания имеют разнообразный характер: узелки, волдыри различных размеров и причудливой формы. Часто одновременно наблюдается конъюнктивит, реже затруднение дыхания из-за отека гортани и др.
Выделяются иммунная и неиммунная формы крапивницы. Ангионевротический отек или гигантская крапивница, отек Квинке
одно из самых распространенных аллергических поражений кожи.
При ангионевротическом отеке выявляются значительные, четко ограниченные отеки. Такие отеки могут возникать в любой части тела, но чаще возникают в области губ, языка, глаз, рук, ног, половых органов. Отеки могут мигрировать.
При ангионевротическом отеке возможны общие симптомы: лихорадка, возбуждение, артралгии, коллапс. Эритродермия Xилла.
Это один из наиболее тяжелых вариантов течения нейродермита.
Кожа всего тела становится красного цвета, напоминает гусиную, во многих местах лихенизируется, шелушится отрубевидными чешуйками. Характерен мучительный зуд. Склонности к везикуляции и мокнутию не отмечается. В крови выявляется резкая эозинофилия.
 Узловатая эритема
- это аллергическое воспаление стенок мелких кровеносных сосудов.Причины развития узловатой эритемы разнообразны и могут быть как инфекционными (заболевания, вызываемые β-гемолитическим стрептококком группы А, туберкулез, иерсиниоз, хламидиоз, кокцидиоидомикоз, гистоплазмоз, пситтакоз, лимфогранулема венерическая, орнитоз, корь, болезнь кошачьих царапин, протозойные инфекции), так и неинфекционными (саркоидоз, неспецифический язвенный колит, регионарный илеит, болезнь Ходжкина, лимфосаркома, лейкозы, болезнь Рейтера, синдром Бехчета, вследствие приема лекарственных препаратов: сульфаниламидов, бромидов).Заболевания, сопровождающиеся развитием узловатой эритемы обычно проходит остро. Бывают рецидивы с интервалом в несколько месяцев и даже лет. Хронические формы заболевания, при которых узелки сохраняются в течение нескольких лет, встречаются редко. Некоторые больные, даже несмотря на распространенные кожные проявления, чувствуют себя довольно хорошо. Другие ощущают общее недомогание, лихорадку, озноб, анорексию, потерю массы тела.Температура тела чаще всего повышается незначительно, но может достигать и 40,5 °С. Иногда лихорадка продолжается более 2 недель.Кожные высыпания обычно возникают внезапно, в виде эритематозных, болезненных, слегка приподнятых над поверхностью кожи узелков. Диаметр каждого узелка колеблется от 0,5 до 5 см. Кожа над узелком красноватая, гладкая, блестящая. Отдельные узелки сливаются, образуя уплотнения, которые могут вызывать значительный отек. Зуд отсутствует.Обычно в течение 1 - 3 недель цвет узелков меняется: сначала они ярко-красные, затем голубые, зеленые, желтые и под конец темно-красные или пурпурные. Изменение цвета кожи рядом с узелками аналогично таковому при развитии синяка.Через 1 - 3 недели узелки спонтанно разрешаются без изъязвления, рубцевания или постоянной пигментации. Для узловатой эритемы характерна определенная динамика процесса: распространение узелков идет от центрального элемента к периферии, и исчезновение начинается также с центральной части.Кожные элементы могут располагаться во всех местах, где имеется подкожная жировая клетчатка, в т. ч. на икрах, бедрах, ягодицах, а также на малозаметных участках, например, эписклере глазного яблока.Излюбленная локализация - на передних поверхностях обеих голеней. Реже на разгибательной поверхности предплечий. Чаще всего высыпания единичны и располагаются только с одной стороны.Однако описанные клинические особенности течения болезни непостоянны, т. к. существуют и другие варианты клинического течения узловатой эритемы.Характерным признаком узловатой эритемы является аденопатия корней легких с одной или двух сторон. Она обычно протекает бессимптомно, обнаруживается на рентгенограмме грудной клетки, может сохраняться месяцами.У каждого третьего больного имеются признаки артрита. Обычно симметрично поражаются крупные суставы конечностей (коленные, локтевые, суставы запястий и предплюсны), реже мелкие суставы кистей и стоп.У большинства детей наблюдаются артралгии, которые сопровождают лихорадочный период заболевания, или предшествуют ему на протяжении нескольких недель. Суставный синдром может продолжаться несколько месяцев, однако деформации суставов не бывает.
Узловатая эритема
- это аллергическое воспаление стенок мелких кровеносных сосудов.Причины развития узловатой эритемы разнообразны и могут быть как инфекционными (заболевания, вызываемые β-гемолитическим стрептококком группы А, туберкулез, иерсиниоз, хламидиоз, кокцидиоидомикоз, гистоплазмоз, пситтакоз, лимфогранулема венерическая, орнитоз, корь, болезнь кошачьих царапин, протозойные инфекции), так и неинфекционными (саркоидоз, неспецифический язвенный колит, регионарный илеит, болезнь Ходжкина, лимфосаркома, лейкозы, болезнь Рейтера, синдром Бехчета, вследствие приема лекарственных препаратов: сульфаниламидов, бромидов).Заболевания, сопровождающиеся развитием узловатой эритемы обычно проходит остро. Бывают рецидивы с интервалом в несколько месяцев и даже лет. Хронические формы заболевания, при которых узелки сохраняются в течение нескольких лет, встречаются редко. Некоторые больные, даже несмотря на распространенные кожные проявления, чувствуют себя довольно хорошо. Другие ощущают общее недомогание, лихорадку, озноб, анорексию, потерю массы тела.Температура тела чаще всего повышается незначительно, но может достигать и 40,5 °С. Иногда лихорадка продолжается более 2 недель.Кожные высыпания обычно возникают внезапно, в виде эритематозных, болезненных, слегка приподнятых над поверхностью кожи узелков. Диаметр каждого узелка колеблется от 0,5 до 5 см. Кожа над узелком красноватая, гладкая, блестящая. Отдельные узелки сливаются, образуя уплотнения, которые могут вызывать значительный отек. Зуд отсутствует.Обычно в течение 1 - 3 недель цвет узелков меняется: сначала они ярко-красные, затем голубые, зеленые, желтые и под конец темно-красные или пурпурные. Изменение цвета кожи рядом с узелками аналогично таковому при развитии синяка.Через 1 - 3 недели узелки спонтанно разрешаются без изъязвления, рубцевания или постоянной пигментации. Для узловатой эритемы характерна определенная динамика процесса: распространение узелков идет от центрального элемента к периферии, и исчезновение начинается также с центральной части.Кожные элементы могут располагаться во всех местах, где имеется подкожная жировая клетчатка, в т. ч. на икрах, бедрах, ягодицах, а также на малозаметных участках, например, эписклере глазного яблока.Излюбленная локализация - на передних поверхностях обеих голеней. Реже на разгибательной поверхности предплечий. Чаще всего высыпания единичны и располагаются только с одной стороны.Однако описанные клинические особенности течения болезни непостоянны, т. к. существуют и другие варианты клинического течения узловатой эритемы.Характерным признаком узловатой эритемы является аденопатия корней легких с одной или двух сторон. Она обычно протекает бессимптомно, обнаруживается на рентгенограмме грудной клетки, может сохраняться месяцами.У каждого третьего больного имеются признаки артрита. Обычно симметрично поражаются крупные суставы конечностей (коленные, локтевые, суставы запястий и предплюсны), реже мелкие суставы кистей и стоп.У большинства детей наблюдаются артралгии, которые сопровождают лихорадочный период заболевания, или предшествуют ему на протяжении нескольких недель. Суставный синдром может продолжаться несколько месяцев, однако деформации суставов не бывает.
Сыпь при заболеваниях соединительной ткани, крови, сосудов
Для поражения кожи при дерматомиозите характерно наличие эритемы лилового цвета. Преимущественная локализация: вокруг глаз, на шее, туловище, наружной поверхности конечностей. Наблюдаются также капилляриты, синюшная окраска стоп и кистей, излишняя потливость, похолодание конечностей. Отеки могут иметь очаговый и распространенный характер, быть мягкими и плотными. При тяжелом течении нарушается питание тканей с формированием поверхностного или глубокого омертвения. У всех больных отмечается поражение слизистых оболочек - петехии, язвы, атрофия сосочков языка, эрозивно-язвенный стоматит, ринит, конъюнктивит. Мышцывовлекаются в процесс симметрично. Отмечаются мышечная слабость, боли в мышцах, прогрессирующее похудание. Критическую ситуацию создает поражение дыхательных и глоточных мышц. Характерным и частым признаком дерматомиозита является уменьшение содержания кальция в мышцах. Поражения внутренних органовпредставлены болезнями легких (пневмонии, ателектазы), сердца (миокардиты, миокардиодистрофии), желудочно-кишечного тракта (язвенный эзофагит, энтерит). Большим разнообразием клинических симптомов отличается поражение нервной системы: энцефалиты, парезы, параличи, невриты, психозы. В диагностике заболевания особое значение придается: повышению активности ферментов: креатинфосфокиназы, лактатдегидрогеназы, аспартат- и аланинаминотрансферазы; данным электромиографии, при которой определяется низкоамплитудная электрическая активность; биопсии мышц, которую чаще всего производят в области плеча или бедра, и при которой выявляются растворение некротизированных мышечных волокон, воспаление стенок кровеносных сосудов, глыбчатый распад нервных волокон.
Системная склеродермия (СД) . Характерны прогрессирующие вазомоторные нарушения по типу синдрома Рейно, трофические расстройства с постепенно развивающимся уплотнением кожи и периартикулярных тканей, образованием контрактур, остеолиза, медленно развивающимися склеротическими изменениями внутренних органов (легких, сердца, пищевода). Кожа на пораженных участках вначале несколько отечная, красноватая, затем уплотняется, приобретает цвет слоновой кости с последующим переходом в атрофию. В дальнейшем в процесс вовлекаются новые участки кожи. Достоверным ранним диагностическим критерием СД считается триада признаков: синдром Рейно, суставной синдром и плотный отек кожи; иногда эта триада может сочетаться с одним из висцеральных проявлений.
Для системной склеродермии характерны: прогрессирующие сужения кровеносных сосудов по типу синдрома Рейно; расстройства регулирующего влияния нервной системы; постепенно развивающиеся уплотнения кожи, мышц, сухожилий, соединительно-тканных оболочек мышц; образование стойких спазмов; рассасывание костной ткани; медленно развивающимися уплотнениями в легких, сердце, пищеводе. Кожа на пораженных участках вначале несколько отечная, красноватая, затем уплотняется, приобретает цвет слоновой кости. Затем наступает атрофия. В дальнейшем в процесс вовлекаются новые участки кожи.
Достоверным ранним диагностическим критерием системной склеродермии считается триада признаков: синдром Рейно; суставный синдром; плотный отек кожи. Иногда эта триада может сочетаться с одним из внутренних проявлений.
 Системная красная волчанка (СКВ).
Для системной красной волчанки очень типичен кожный синдром.Картина заболевания складывается из характерных симптомов:эритематозные высыпания на лице в виде бабочки, располагающиеся на переносице и обоих щеках;мигрирующий полиартрит;воспаление каких-либо структур сердца;поражение почек, чаще всего нефротический синдром;поражение стенок альвеол в легких;поражение сосудов головного мозга;лихорадка;похудание;повышенная СОЭ;повышенное содержание в крови иммуноглобулинов.Наличие LE-клеток, антинуклеарного фактора (АНФ), снижение титра комплемента, цитопения подтверждают диагноз.
Системная красная волчанка (СКВ).
Для системной красной волчанки очень типичен кожный синдром.Картина заболевания складывается из характерных симптомов:эритематозные высыпания на лице в виде бабочки, располагающиеся на переносице и обоих щеках;мигрирующий полиартрит;воспаление каких-либо структур сердца;поражение почек, чаще всего нефротический синдром;поражение стенок альвеол в легких;поражение сосудов головного мозга;лихорадка;похудание;повышенная СОЭ;повышенное содержание в крови иммуноглобулинов.Наличие LE-клеток, антинуклеарного фактора (АНФ), снижение титра комплемента, цитопения подтверждают диагноз.
Особенно типично для системной красной волчанки поражение кожи лица в виде рассеянной отечной эритемы с резкими границами, напоминающими рожистое воспаление. Сыпь может распространяться на туловище и конечности. Сыпь представляет собой пузырьки и некротические язвы. Элементы оставляют после себя атрофические поверхностные рубчики и гнездную пигментацию. Могут наблюдаться также крапивница и кореподобная сыпь. Диагностические критерии СКВ следующие: эритема на лице («бабочка»); дискоидная волчанка; синдром Рейно (провоцируемые низкой температурой спазмы артерий); алопеция; повышенная чувствительность организма к действию ультрафиолетового излучения; изъязвления в полости рта или носоглотке; артрит без деформации;
LE-клетки (клетки красной волчанки); ложноположительная реакция Вассермана;
протеинурия (более 3,5 г белка с мочой в сутки); цилиндрурия; плеврит, перикардит; психоз, судороги; гемолитическая анемия, лейкопения, тромбоцитопения; наличие АНФ. Сочетание любых 4 из приведенных критериев позволяет с определенной достоверностью диагностировать системную красную волчанку. Достоверность диагноза значительно повышается, если одним из четырех критериев будут «бабочка», LE-клетки, антинуклеарный фактор в высоком титре, наличие гематоксилиновых телец.
 Тромбоцитопеническая пурпура
. Кровоизлияния при тромбоцитопении отмечаются во всех органах. Наиболее опасны они в отношении центральной нервной системы, поскольку часто могут привести к внезапной смерти. В отличие от коагулопатии при тромбоцитопении кровотечение развивается сразу же после появления высыпаний. Спонтанные кровотечения наблюдаются чаще всего при снижении числа тромбоцитов менее 30000/мкл. Крошечные петехиальные кровотечения при острой форме идиопатической тромбоцитопенической пурпуры (острая ИТП) едва заметны. Острая ИТП развивается преимущественно в детском возрасте, однако встречается также у подростков и взрослых. Число тромбоцитов падает за несколько недель ниже 20000/мкл. При этом синдроме имеется значительная тенденция к спонтанной ремиссии (> 80 %). Число тромбоцитов в периферической крови при хронической тромбоцитопенической пурпуре, болезни Верльгофа колеблется между 10 000 и 70 000/мкл. Преимущественным местом локализации пурпуры являются голени. Болезнь Верльгофа развивается чаще у женщин, обычно начинается незаметно, до 20-летнего возраста. Однозначной взаимосвязи приобретенных нарушений тромбоцитопоэза с инфекциями, приемом лекарств или воздействием аллергенов не установлено. Тенденция к спонтанной ремиссии незначительна (10-20 %). С точки зрения дифференциальной диагностики следует исключить, в частности, тромбоцитопению при другом первичном заболевании, например системной красной волчанке. При микроскопии обнаруживаются гигантские и фрагментарные формы тромбоцитов, количество мегакариоцитов в костном мозге сильно возрастает со сдвигом влево. Во многих случаях присутствуют антитела к тромбоцитам. Редкие синдромы с тромбоцитопенией включают тромботическую тромбоцитопеническую пурпуру (синдром Мошковича) и гемолитико-уремический синдром (синдром Гассера). При ряде наследственных и приобретенных заболеваний нарушения функции тромбоцитов (тромбоцитопатии) могут привести к повышенной склонности к кровотечениям. К таким заболеваниям относятся диспротеинемии, тромбастения Глянцманна-Негели и синдром Вискотта-Олдрича.
Тромбоцитопеническая пурпура
. Кровоизлияния при тромбоцитопении отмечаются во всех органах. Наиболее опасны они в отношении центральной нервной системы, поскольку часто могут привести к внезапной смерти. В отличие от коагулопатии при тромбоцитопении кровотечение развивается сразу же после появления высыпаний. Спонтанные кровотечения наблюдаются чаще всего при снижении числа тромбоцитов менее 30000/мкл. Крошечные петехиальные кровотечения при острой форме идиопатической тромбоцитопенической пурпуры (острая ИТП) едва заметны. Острая ИТП развивается преимущественно в детском возрасте, однако встречается также у подростков и взрослых. Число тромбоцитов падает за несколько недель ниже 20000/мкл. При этом синдроме имеется значительная тенденция к спонтанной ремиссии (> 80 %). Число тромбоцитов в периферической крови при хронической тромбоцитопенической пурпуре, болезни Верльгофа колеблется между 10 000 и 70 000/мкл. Преимущественным местом локализации пурпуры являются голени. Болезнь Верльгофа развивается чаще у женщин, обычно начинается незаметно, до 20-летнего возраста. Однозначной взаимосвязи приобретенных нарушений тромбоцитопоэза с инфекциями, приемом лекарств или воздействием аллергенов не установлено. Тенденция к спонтанной ремиссии незначительна (10-20 %). С точки зрения дифференциальной диагностики следует исключить, в частности, тромбоцитопению при другом первичном заболевании, например системной красной волчанке. При микроскопии обнаруживаются гигантские и фрагментарные формы тромбоцитов, количество мегакариоцитов в костном мозге сильно возрастает со сдвигом влево. Во многих случаях присутствуют антитела к тромбоцитам. Редкие синдромы с тромбоцитопенией включают тромботическую тромбоцитопеническую пурпуру (синдром Мошковича) и гемолитико-уремический синдром (синдром Гассера). При ряде наследственных и приобретенных заболеваний нарушения функции тромбоцитов (тромбоцитопатии) могут привести к повышенной склонности к кровотечениям. К таким заболеваниям относятся диспротеинемии, тромбастения Глянцманна-Негели и синдром Вискотта-Олдрича.
 В случае пурпуры Шенляйна-Геноха
, первичного системного некротизирующего лейкоцитокластического иммунокомплексного васкулита мелких сосудов, наблюдается пальпируемая пурпура кожи и поражение суставов, кишечника и почек. Пурпура Шенляйна-Геноха встречается у детей и подростков, но все чаще и во взрослом возрасте (мужчины: женщины = 2: 1). У 60 % пациентов заболеванию предшествуют бактериальные или вирусные инфекции. Васкулит кожи проявляется в форме симметричной экзантемы с локализацией на разгибательных поверхностях ног, а также в области ягодиц и иногда на других участках тела. Тест Румпеля-Лееде положительный. С клинико-морфологической точки зрения различают более распространенную геморрагическую, некротически-язвенную и смешанную формы.При давлении стеклянным шпателем основные высыпания не бледнеют. Без учета рецидивов заболевание обычно длится 4-6 недель (смертность: 3-10 %).
В случае пурпуры Шенляйна-Геноха
, первичного системного некротизирующего лейкоцитокластического иммунокомплексного васкулита мелких сосудов, наблюдается пальпируемая пурпура кожи и поражение суставов, кишечника и почек. Пурпура Шенляйна-Геноха встречается у детей и подростков, но все чаще и во взрослом возрасте (мужчины: женщины = 2: 1). У 60 % пациентов заболеванию предшествуют бактериальные или вирусные инфекции. Васкулит кожи проявляется в форме симметричной экзантемы с локализацией на разгибательных поверхностях ног, а также в области ягодиц и иногда на других участках тела. Тест Румпеля-Лееде положительный. С клинико-морфологической точки зрения различают более распространенную геморрагическую, некротически-язвенную и смешанную формы.При давлении стеклянным шпателем основные высыпания не бледнеют. Без учета рецидивов заболевание обычно длится 4-6 недель (смертность: 3-10 %).
 ПРИЧИНЫ ДОЛГОВРЕМЕННЫХ СЫПЕЙ:
Экзема
- достаточно распространенное заболевание. По сути своей это воспаление кожи, сопровождаемое сильным зудом. Кожа при этом краснеет, становится сухой и шелушится. В местах, пораженных экземой, кожа утолщается, трескается, она хронически инфицирована. Расчесанные участки, как правило, кровоточат и мокнут. Экзема начинается с высыпания множества розовых волдырей непосредственно под верхним слоем кожи, которые вызывают сильный зуд . Существует несколько типов экземы, и каждый требует индивидуального лечения. Самые распространенные экземы у детей - это атопическая экзема (известная также как младенческая экзема) и себорейная экзема, лечение которых различно. Атопическая экзема, поражающая 12% детей, имеет одну отличительную особенность: многие дети «перерастают» ее к трем годам, а 90% избавляются от нее навсегда к восьми годам. Существует еще два вида довольно распространенных экзем - это контактная экзема (контактный дерматит) и пузырчатая экзема. Контактная экзема возникает в результате воздействия на кожу химических раздражителей, вызывающих локальное раздражение кожи. Такими раздражителями могут быть определенные кремы, стиральные порошки, металлы, из которых делают украшения, и некоторые растения. Пузырчатая экзема обычно появляется на пальцах рук и ног в теплое время года. Оба вида экземы поражают и взрослых. Почти всегда поводом является наследственный фактор. Если в семье кто-либо: родители, сестры или братья - были подвержены такой же экземе, в 50% случаев у новорожденного может возникнуть атопическая экзема. Она связана с сенной лихорадкой, астмой, гнойным воспалением ушей, а также с мигренью. Факторы, вызывающие экзему: шерсть, стиральные порошки с биодобавками, моющие средства, пух и перхоть домашних животных и птиц, курение родителей, эмоциональные факторы, домашние пылевые клещи, пищевые продукты, пищевые добавки и красители.
ПРИЧИНЫ ДОЛГОВРЕМЕННЫХ СЫПЕЙ:
Экзема
- достаточно распространенное заболевание. По сути своей это воспаление кожи, сопровождаемое сильным зудом. Кожа при этом краснеет, становится сухой и шелушится. В местах, пораженных экземой, кожа утолщается, трескается, она хронически инфицирована. Расчесанные участки, как правило, кровоточат и мокнут. Экзема начинается с высыпания множества розовых волдырей непосредственно под верхним слоем кожи, которые вызывают сильный зуд . Существует несколько типов экземы, и каждый требует индивидуального лечения. Самые распространенные экземы у детей - это атопическая экзема (известная также как младенческая экзема) и себорейная экзема, лечение которых различно. Атопическая экзема, поражающая 12% детей, имеет одну отличительную особенность: многие дети «перерастают» ее к трем годам, а 90% избавляются от нее навсегда к восьми годам. Существует еще два вида довольно распространенных экзем - это контактная экзема (контактный дерматит) и пузырчатая экзема. Контактная экзема возникает в результате воздействия на кожу химических раздражителей, вызывающих локальное раздражение кожи. Такими раздражителями могут быть определенные кремы, стиральные порошки, металлы, из которых делают украшения, и некоторые растения. Пузырчатая экзема обычно появляется на пальцах рук и ног в теплое время года. Оба вида экземы поражают и взрослых. Почти всегда поводом является наследственный фактор. Если в семье кто-либо: родители, сестры или братья - были подвержены такой же экземе, в 50% случаев у новорожденного может возникнуть атопическая экзема. Она связана с сенной лихорадкой, астмой, гнойным воспалением ушей, а также с мигренью. Факторы, вызывающие экзему: шерсть, стиральные порошки с биодобавками, моющие средства, пух и перхоть домашних животных и птиц, курение родителей, эмоциональные факторы, домашние пылевые клещи, пищевые продукты, пищевые добавки и красители.
 Себорейная экзема
встречается как у подростков и взрослых, так и у младенцев. Она поражает участки кожи, где сосредоточены жировые железы, образуя толстую желтую корку на коже. Экзема головы у грудного ребенка является ярким примером этого заболевания. У большинства новорожденных в первые недели жизни на голове появляются струпья. Затем кожа естественным путем сама очищается от них. Такие корочки часто бывают на щеках, шее и вдоль волосяной границы на голове, особенно их много за ушами. Струпья могут появляться на веках и на внешней части наружного слухового канала. На лице себорейная экзема располагается в тех местах, где сосредоточены сальные железы, например, вокруг ноздрей. Высыпания происходят и в паху. Себорейная экзема не вызывает зуда, как атопическая экзема, и легко поддается лечению.
Себорейная экзема
встречается как у подростков и взрослых, так и у младенцев. Она поражает участки кожи, где сосредоточены жировые железы, образуя толстую желтую корку на коже. Экзема головы у грудного ребенка является ярким примером этого заболевания. У большинства новорожденных в первые недели жизни на голове появляются струпья. Затем кожа естественным путем сама очищается от них. Такие корочки часто бывают на щеках, шее и вдоль волосяной границы на голове, особенно их много за ушами. Струпья могут появляться на веках и на внешней части наружного слухового канала. На лице себорейная экзема располагается в тех местах, где сосредоточены сальные железы, например, вокруг ноздрей. Высыпания происходят и в паху. Себорейная экзема не вызывает зуда, как атопическая экзема, и легко поддается лечению.
 При псориазе
появляется сыпь, которую часто принимают за экзему. Но расположение сыпи при псориазе, ее причина и лечение совсем не такие, как при экземе. В отличие от экземы, псориаз редко бывает у детей до двух лет и чаще встречается в более старшем возрасте. Около 1% взрослого населения различного возраста страдают псориазом.
При псориазе
появляется сыпь, которую часто принимают за экзему. Но расположение сыпи при псориазе, ее причина и лечение совсем не такие, как при экземе. В отличие от экземы, псориаз редко бывает у детей до двух лет и чаще встречается в более старшем возрасте. Около 1% взрослого населения различного возраста страдают псориазом.
Как правило, это наследственное заболевание, спровоцировать его может любая обычная инфекция, можно, например, просто простудить горло. У детей болезнь начинается с обширной сыпи в виде мелких сухих бляшек на коже, круглых или овальных по форме, красно-розового цвета. Поверх красноты отчетливо определяется характерное серебристое шелушение, которое постоянно осыпается. Распределение сыпи на теле характерно только для псориаза - в основном на локтях, коленях и на голове. Но нередко высыпания бывают на ушах, груди и верхней части складки между ягодицами. У младенцев псориаз иногда становится причиной сплошной и обширной пеленочной сыпи (пеленочный псориаз). К счастью, сыпь при псориазе не так чешется, как при экземе. Видимая причина псориаза - ускоренный рост клеток кожи. Но почему это происходит, до сих пор неизвестно. Пятнистая форма псориаза, каплевидная, встречающаяся у младенцев, длится обычно три месяца, затем внезапно проходит. Однако она может возобновиться в последующие пять лет, а затем во взрослом возрасте.
Микозы кожи (грибковые поражения). Возникая поначалу как отдельное пятнышко, грибковая инфекция постепенно становится распространенной сыпью на влажных участках тела - в паху, между пальцами, под мышками и на лице. Нередко овальные пятна появляются на ногах. На голове пятна располагаются в местах облысения. Между пальцами ног инфекция образует мокрую белую отечность, известную как эпидермофития стоп. Грибковая инфекция может передаваться одним лишь соприкосновением. Ее можно получить в ванной, в душе, в любой постоянной влажной среде.
 Лишай отрубевидный
, синоним - лишай разноцветный, обывательское название - солнечный грибок. Причиной заболевания является грибок, относящийся к группе кератомикозов. На сегодняшний день при микроскопии выделяют три формы одного возбудителя: округлую, овальную, мицелиальную способные переходить друг в друга. Инкубационный период составляет от двух недель до месяцев. Длительное время грибок может обитать на кожных покровах не вызывая внешних проявлений болезни. Сопутствующими и предрасполагающими заболеванию факторами являются эндокринные патологии, потливость, ослабление иммунной системы, стрессовые для кожи ситуации (солярий, чрезмерный загар, частое использование антибактериальных мыл и гелей для душа и пр), нарушающие естественную защитную функцию кожи. нешние проявления заболевания становятся особенно заметны в летнее время, когда на фоне загоревшей кожи четко выделяются более светлые (гипопигментированные) пятна. Форма пятен округлая, с четкими границами. Диаметр 0,5-2.0 см. Очаги склонны к слиянию в большие участки. Типичная локализация - область спины, груди, плеч. Причина их появления следующая. Размножаясь в эпидермисе (верхнем слое кожи) грибок вызывает нарушения в работе меланоцитов (клеток, отвечающих за выработку пигмента меланина). Именно благодаря меланину под действием солнечных лучей тело приобретает загар. Вырабатываемая грибком дикарбоксиловая кислота уменьшает способность меланоцитов синтезировать пигмент, в результате чего появляются гипопигментированные участки. Подобная клиническая картина в связи с преимущественно выраженным внешним проявлением под действием лучей солнца послужила причиной еще одного бытового названия, которое можно встретить на курортах - «солнечный грибок». Встречается другое, противоположное внешне проявление отрубевидного лишая. Чаще в холодные времена года можно увидеть пятна с коричневатым или желтовато-розовым оттенком, округлой формы, с легким шелушением. Локализация очагов поражения аналогична вышеописанным. Разница в цвете пятен у разных людей, которая может встретиться у одного и того же человека, объясняет синоним названия отрубевидного лишая - лишай разноцветный. В отличие от большинства грибковых заболеваний риск передачи отрубевидного лишая от одного человека другому даже при тесном контакте относительно невелик. Однако течение его у пораженных людей достаточно упорное и может тянуться годами. Диагностику проводят с помощью следующих методов: Визуальный осмотр
с использованием специфических проб. В результате размножения грибка происходит разрыхление клеток эпидермиса. На основании данного явления при диагностике используется так называемая проба Бальцера. Пятна и близлежащий здоровый участок кожи смазывается раствором красителя (обычно применяют 3%-5% настойку йода). В результате рыхлый пораженный участок кожи в большей степени впитывает краситель. Его окраска становится темнее по отношению к не пораженному.
Лишай отрубевидный
, синоним - лишай разноцветный, обывательское название - солнечный грибок. Причиной заболевания является грибок, относящийся к группе кератомикозов. На сегодняшний день при микроскопии выделяют три формы одного возбудителя: округлую, овальную, мицелиальную способные переходить друг в друга. Инкубационный период составляет от двух недель до месяцев. Длительное время грибок может обитать на кожных покровах не вызывая внешних проявлений болезни. Сопутствующими и предрасполагающими заболеванию факторами являются эндокринные патологии, потливость, ослабление иммунной системы, стрессовые для кожи ситуации (солярий, чрезмерный загар, частое использование антибактериальных мыл и гелей для душа и пр), нарушающие естественную защитную функцию кожи. нешние проявления заболевания становятся особенно заметны в летнее время, когда на фоне загоревшей кожи четко выделяются более светлые (гипопигментированные) пятна. Форма пятен округлая, с четкими границами. Диаметр 0,5-2.0 см. Очаги склонны к слиянию в большие участки. Типичная локализация - область спины, груди, плеч. Причина их появления следующая. Размножаясь в эпидермисе (верхнем слое кожи) грибок вызывает нарушения в работе меланоцитов (клеток, отвечающих за выработку пигмента меланина). Именно благодаря меланину под действием солнечных лучей тело приобретает загар. Вырабатываемая грибком дикарбоксиловая кислота уменьшает способность меланоцитов синтезировать пигмент, в результате чего появляются гипопигментированные участки. Подобная клиническая картина в связи с преимущественно выраженным внешним проявлением под действием лучей солнца послужила причиной еще одного бытового названия, которое можно встретить на курортах - «солнечный грибок». Встречается другое, противоположное внешне проявление отрубевидного лишая. Чаще в холодные времена года можно увидеть пятна с коричневатым или желтовато-розовым оттенком, округлой формы, с легким шелушением. Локализация очагов поражения аналогична вышеописанным. Разница в цвете пятен у разных людей, которая может встретиться у одного и того же человека, объясняет синоним названия отрубевидного лишая - лишай разноцветный. В отличие от большинства грибковых заболеваний риск передачи отрубевидного лишая от одного человека другому даже при тесном контакте относительно невелик. Однако течение его у пораженных людей достаточно упорное и может тянуться годами. Диагностику проводят с помощью следующих методов: Визуальный осмотр
с использованием специфических проб. В результате размножения грибка происходит разрыхление клеток эпидермиса. На основании данного явления при диагностике используется так называемая проба Бальцера. Пятна и близлежащий здоровый участок кожи смазывается раствором красителя (обычно применяют 3%-5% настойку йода). В результате рыхлый пораженный участок кожи в большей степени впитывает краситель. Его окраска становится темнее по отношению к не пораженному.
Осмотр в лучах лампы Вуда
, при котором очаги дают характерное свечение.
Применяют микроскопию
соскоба кожи, в котором обнаруживают короткие нити грибка со спорами. Отрубевидный лишай хорошо поддается лечению. Несмотря на это часто встречается длительно текущий с периодическими обострениями процесс. Причиной рецидивов является несоблюдение терапевтических рекомендаций и профилактических мероприятий или использование малоэффективных средств. Дифференцировать заболевание следует с витилиго, розовым лишаем Жибера, сифилитической розеолой.
Так называют ощущение, при котором кожа раздражена и ее хочется расчесать. Может сопровождаться покалыванием, жжением.
Зуд – это не отдельный недуг. Это просто симптом, один из комплекса, характерного для какой-то болезни.
Вне зависимости от того, какой патологией он вызван, происходит из-за раздражения нервных окончаний, существующих в верхнем и среднем слоях эпидермиса.
Кожа человека пронизана миллиардами нервных окончаний, которые очень чувствительны ко всяким раздражителям: вибрации, прикосновению, химическому или термическому воздействию.
Ползающее насекомое, укус насекомого, прикосновение перышка, паутинки, волоска способны вызвать зуд, жжение, покалывание в месте раздражения: хочется скорее убрать это неприятное ощущение, почесав зудящую кожу.
Когда чешется тело в разных местах, надо, прежде всего, определить причину этого состояния. Возможно, это следствие грибковых, аллергических, воспалительных заболеваний кожи, патологий внутренних органов, психических расстройств и невропатических болезней.
Поскольку причин очень много, важно провести тщательную диагностику организма для установления первопричины.
Аллергия
Аллергия в 21 веке стала бичом человечества. Этим заболеванием в той или иной мере страдает все население планеты.
Аллергия проявляется в виде отеков, сыпи, расчесываний, которые бывают разной степени тяжести – от легкого почесывания до кожи в кровь. При аллергии и дерматитах в коже накапливается большое количество гистамина – вещества, которое и вызывает чесотку, отек тканей, расширяет кровеносные сосуды.
Поэтому зудящие участки на коже выглядят припухшими и покрасневшими.
Аллергический зуд устраняют антигистаминными препаратами, но затем следует выявить и устранить аллерген. Более серьезное нейроаллергическое заболевание – нейродермит или атопический дерматит, для которого характерен неконтролируемый невыносимый локализованный зуд.
Данное заболевание развивается с детства и немного стихает в пубертатном периоде, но в дальнейшем опять рецидивирует. Лечение диффузного нейродермита длительное и сложное.
Причины кожной сыпи
Чаще всего пятна поражают тело и лицо взрослого человека, реже конечности. Причин сыпи на коже множество, но следует отметить наиболее распространенные из них:
Сыпь на теле у взрослого может появиться по различным причинам. Это может быть:

Согласно статистическим данным от различных видов аллергии страдает более четверти населения развитых стран.
Количество людей, подверженных этому заболеванию, постоянно увеличивается.
Причинами аллергии является постоянное ухудшение экологии и ощутимые изменения в рационе современного человека. Чем чаще ребенок контактирует с детства с возможными аллергенами, тем сильнее вырабатывается у него иммунитет к ним.
К списку основных аллергенов относятся:
- продукты питания;
- клещи;
- плесень;
- химические вещества;
- укусы насекомых;
- животные;
- косметика;
- пыльца;
- холод;
- медикаменты.
Наружные лекарственные препараты
Сыпь на теле воспалительного характера может быть вызвана реакцией кожи на различные раздражители, например на наружные лекарственные препараты.
Она появляется в месте нанесения средства и обычно не распространяется на другие зоны.
В случае подтверждения аллергии врач должен скорректировать лечение в соответствии с особенностью организма пациента.
Чтобы убрать сыпь нужно выпить лекарство от аллергии, например «Диазолин» и протереть воспаленный участок кожи настойкой ромашки или череды .
Одежда
Сыпь на коже может иметь разное происхождение, но к наиболее часто встречающимся причинам относят:
- инфекционные заболевания;
- аллергию;
- болезни крови и кровеносных сосудов.
К инфекционным заболеваниям-провокаторам сыпи можно отнести корь, ветряную оспу, краснуху, герпес, скарлатину и мононуклеоз. Эти болезни в большинстве случаев встречаются у детей и реже вызывают сыпь на теле у взрослого.
Очень легко определить инфекционное происхождение сыпи, так как ее появлению должны предшествовать контакты с больными людьми, повышенная температура тела, потеря аппетита, сильный зуд, озноб, боль в горле, насморк и понос.
Все вышеуказанные симптомы указывают на то, что у человека инфекционное заболевание, и требуется немедленно обратиться к врачу.
.
Сыпь на коже может проявиться вследствие повышенной чувствительности человека к определенному раздражителю. Список аллергенов очень огромен. Сыпь плечах и предплечьях аллергического происхождения можно заподозрить, если нет сопутствующих симптомов инфекционной болезни.
Сыпь на коже и зуд могут спровоцировать продукты питания, цветение растений, контакт с химическими веществами или некоторыми животными, некачественная одежда и даже прием лекарственных средств. Если прекратить контакт с подобными раздражителями, мелкая сыпь на теле и зуд должны пройти сами собой.
Если у вас есть болезни крови или сосудов, то красная сыпь на теле чешется, когда нарушена функция тромбоцитов, которые принимают участие в свертывании крови, или нарушена проницаемость сосудов.
По внешнему виду и расположению сыпи на теле у взрослых часто можно сделать предположение о характере заболевания и выяснить первопричину высыпаний.
Инфекционная сыпь
- Прозрачные пузырьки диаметром пол сантиметра, которые локализуются в зоне живота и поясницы, на груди, на плечах и затылке, могут являться симптомом опоясывающего лишая. Появление высыпаний происходит на фоне болевого симптома и нарушения чувствительности пораженных участков кожи.
- Пузырчатка проявляется в виде единичных небольших пузырей в области спины и груди. Через несколько дней они сами заживают, на месте сыпи образуются желтые корочки.
- Мелкие везикулы и папулы на кистях, запястьях и стопах, которые сильно чешутся, могут быть симптомом чесотки. При подозрении на это заболевание следует внимательно осмотреть кожу на наличие чесоточных ходов – слегка выпирающих линий на коже с небольшим пузырьком на конце.
- При розовом лишае на спине или на груди заболевшего образуется розовое пятно овальной формы с небольшим шелушением в середине. Позже похожие пятна появляются на туловище, могут сформироваться отдельные волдыри и везикулы.
- Герпес сопровождается появлением на слизистых (чаще всего на губах) и на лице мелких прозрачных пузырьков, напоминающих по форме сферы. Пузырьки находятся близко друг к другу, поэтому издалека напоминают одну большую болячку. Через несколько дней пузырьки темнеют, начинают ссыхаться с образованием темно-бурых или желтоватых корочек.
- При сифилисе сыпь является вторичным признаком. Она появляется неожиданно, напоминает небольшие симметричные пятнышки, расположенные в типичных зонах локализации – это наружные стороны предплечий, под молочными железами, в паховой области и между ягодицами.
Высыпания с неинфекционным происхождением
Имеется немало причин, которые вызывают высыпания на теле взрослого человека.
Самыми распространенными из них являются:
- Прием лекарственных препаратов
- Различные аллергические реакции
- Использование некачественной косметики и парфюмерии
- Наличие острых вирусных и инфекционных заболеваний
- Наличие грибковых заражений
Сыпь при аллергии
Как уже было сказано ранее, любые высыпания на коже свидетельствуют о каких-либо нарушениях. Можно выделить три основные причины появления сыпи на теле у взрослых:
- Аллергические заболевания (атопический дерматит, экзема).
- Инфекционные поражения (корь, краснуха, ветрянка, герпес).
- Заболевания крови и сосудов (гемофилия, лейкоз).
При аллергических реакциях сыпь на коже не является единственным клиническим проявлением. Человек обязательно ощущает и другие симптомы аллергии: заложенность носа, конъюнктивит, кашель, чихание, затруднение дыхания.
Если красная сыпь на теле у взрослого чешется, то это, скорее всего, признак аллергии.
Важно! Аллергические реакции могут поражать органы дыхания, поэтому стоит немедленно обратиться к врачу, чтобы исключить риск удушья.

При инфекционных поражениях организма болезнь сопровождается повышением температуры, общей интоксикацией, плохим самочувствием. Человек плохо спит, пропадает аппетит, может появляться боль в суставах.
Также могут появляться симптомы простуды: кашель, озноб, заложенность носа и нарушения пищеварения (жидкий стул или запор).
Болезни крови и сосудов характеризуются изменением качественного состава крови, нарушением проницаемости сосудистой стенки, затруднением свертываемости. В результате появляются кровотечения и кровоподтеки, синяки, петехиальная сыпь в виде мелких множественных кровоизлияний на коже и слизистых.

Гемофилия - это страшное заболевание, при котором кровь теряет способность к свертыванию. Люди с такой болезнью редко доживают до зрелого возраста.
Любое видоизменение поверхности тела вызывается кожной сыпью и покраснением отдельных участков дермы. Большинство высыпаний происходит от простого раздражения, другие вызваны внедрением в организм болезнетворных микробов, третьи носят стрессовый характер.
Кожный зуд, покраснение, первичные и вторичные высыпания могут находиться в любом месте, и быть широко распространенными на теле человека.
Сыпь является симптомом определенных грибковых, бактериальных, вирусных инфекций, может носить характер аллергического проявления или быть отзвуком стрессовой ситуации. Различного вида сыпи изменяют текстуру и цвет кожи, которая может стать неровной, чешуйчатой, раздраженной. Больной ощущает острую потребность расчесывания кожных покровов.
Существует ряд причин, вызывающих различного рода высыпания, в том числе:
- лекарственные препараты;
- аллергическая реакция ;
- некачественная парфюмерия и косметика;
- острые вирусные, инфекционные болезни и грибковые поражения.
Виды зуда
Различают следующие виды сыпи:
- Пятна. Располагаются на одном уровне с поверхностью кожи.

Эти высыпания дополнительно подразделяются на:
- розеолы;
- красные пятна;
- зоны с ограниченной пигментацией.
- Пузыри – образования с водянистым содержимым. При заболеваниях сердечно-сосудистой системы образования могут приобретать красные оттенки из-за кровоизлияний.

- Папулы, по внешнему виду напоминающие плотные узелки. Эти высыпания не имеют внутреннего содержимого. В зависимости от причины заболевания узелки приобретают различные размеры – от булавочной иголки до чечевицы.
Высыпания на теле у взрослого могут быть самых разных форм и видов, среди которых можно выделить следующие:

Высыпания в виде волдырей
С шершавой поверхностью и уплотненным или жидкостным внутренним содержимым.
Пятна и пигментации
Разных размеров, с наличием кровоизлияний в покрове кожи и без них.
Макулы, розеолы
Пузырчатые образования с прозрачной жидкостью внутри.
Плотные папулы
В виде узелков, не наполненные жидкостью.
В зависимости от того, как выглядит сыпь на теле, чешется ли она и где именно находится, можно сделать первоначальные выводы о необходимом лечении. Современная медицина выделяет такие виды сыпи:
Специалисты выделяют различные виды сыпи, от точного определения которых нередко зависит правильность постановки диагноза:
Располагаются на уровне кожи, не приподнимаясь над поверхностью. В зависимости от окраски выделяют розеолы (красные пятна), пигментацию (коричневые пятна), витилиго (белые пятна).
Волдыри
Приподнятые над общим уровнем кожи элементы с шероховатой поверхностью.
Пузыри
Образования на поверхности кожи, заполненные жидким содержимым.
Макулы
Пятна красного, розового, коричневого, белого или другого цвета, находящиеся на одном уровне с остальной кожей.
Язвы и эрозии
Участки нарушения целостности кожного покрова, нередко - покрытые выделениями того или иного характера.
Папулы
Сыпь у взрослого на шее и других участках тела часто принимает форму папул - расположенных в глубине узелков различного размера.
Как правило, кожная сыпь может быть разных видов, но все подразделяются на два основных:
Следует знать, что каждое заболевание имеет свои проявления, поэтому существует очень много разновидностей высыпаний. По их характеру можно самостоятельно определить, какие неполадки есть в организме.

Виды элементов сыпи:
- Пятна. Это участки кожи, которые имеют отличную от всей остальной поверхности пигментацию. По размерам они бывают различными, могут сливаться друг с другом и распространяться по всему лицу и телу. В зависимости от цвета различают: витилиго - белые пятна, розеолы - красные пятна, пигментные пятна - коричневые. Пятна могут свидетельствовать о серьезных нарушениях работы организма: дерматит, сифилис, тиф, лейкодерма.
- Волдыри. Элементы, приподнятые над поверхностью кожи. Имеют шероховатую поверхность, могут достигать достаточно больших размеров. Пигментация кожи не изменяется. Такие высыпания обычно появляются после ожогов или укусов насекомых. Могут проходить самостоятельно через некоторое время.
- Пузыри. Образования, возвышающиеся над уровнем кожи, которые заполнены жидкостью, гноем или серозным содержимым. При этом пузыри различают по размеру: везикулы - до 5 мм, пустулы - более 5 мм. Эти высыпания могут появляться при аллергических заболеваниях кожи, а также при ветряной оспе, экземе, герпесе и лишае.
- Язвы. Ранки, которые могут образовываться сами по себе или после вскрытия пузырьков. Как правило, плохо заживают, могут покрываться гнойными выделениями. Большие язвы называют эрозиями. Обычно их появление говорит о серьезных нарушениях в организме, таких, как сифилис или заражение крови.
- Гнойнички (пустулы). Похожи на пузырьки, однако могут поражать более глубокие слои эпидермиса. В них находится только гнойное содержимое, такие высыпания обычно появляются при угревой сыпи, а также фолликулезе, фурункулезе, пиодермии.
Есть классификация по механизму происхождения. Согласно ей, выделяют несколько видов зуда:
Сифилитическая сыпь фото у женщин и симптомы
Нередко и у женщин инфекционное заболевание протекает с таким недугом как сифилитическая сыпь. Фото у женщин и симптомы наглядно демонстрируют свои характерные особенности: красновато-розовые пятна и размещение на бедрах и плечах.
Сыпь сифилитической природы очень похожа на аллергическую, поэтому их можно запросто перепутать. В связи с этим точный диагноз должен выяснить врач.
Сыпь на теле у взрослого фото с пояснениями такого характера чаще всего напоминает симптоматику лишая или псориаза.

Конечно же, важным моментом является то, что на разных стадиях проявляется различного рода сыпь. К примеру, папулезные элементы могут образовываться на разных стадиях недуга.
В соответствии с клиническими описаниями, наличие сифилитических папул говорит о вторичной стадии серьезной болезни. Элементы нарушений кожного покрова могут иметь такие симптомы: красный или розоватый оттенок, с выраженными четкими границами, без зуда, похожи на инфильтрацию ткани.
Диагностика зуда кожи тела
Если вы внезапно начали чесаться, не стоит откладывать посещение специалиста дерматолога. Диагностика зуда кожи тела для выявления болезни, от которой надо назначать лечение, состоит из таких мер:

- первичный осмотр пациента (кожных покровов);
- опрос (больной должен перечислить свои жалобы, указать на дополнительные симптомы);
- лабораторные анализы и неинвазивные исследования.
Как правило, пациенту назначают обследование по индивидуальной программе, которая может включать одну или несколько следующих процедур:
- анализы крови: общий, биохимический, развернутый, на сахар и гормоны щитовидной железы;
- рентген;
- анализы кала: общий и на наличие глистов;
- эндоскопия (колоноскопия, гастроскопия и т.д.);
- анализ мочи.
Лечение сыпи

При помощи антигистаминных средств устраняется аллергическая сыпь на теле у взрослого, лечение проводится препаратами – Супрастин, Тавегил или Зодак. Место на пораженные участки наносят специальные крема – Фенистил, Адвантан, цинковая мазь.
Аллергические пятна можно лечить при помощи средств народной медицины – травяными отварами, салициловой кислотой. Во время терапии важно соблюдать режим питания.
Зудящая сыпь, проявившаяся на фоне инфекционных заболеваний, например, кори или краснухи не требует медикаментозного лечения. Симптомы исчезнут сами по истечении времени.
Основной признаки инфекции – температура и сыпь, поэтому больному могут быть назначены жаропонижающие препараты для облегчения состояния.
Важно!Вторичный сифилис, чесотка и герпес можно лечить только под контролем врача при помощи медикаментозной терапии.
Сыпь на теле взрослого человека, всегда свидетельствует о неполадках в организме. Игнорирование этого симптома может привести к печальным последствиям в будущем.
Поэтому при появлении пятен на коже необходимо срочно обратиться к специалисту для диагностики и устранения причины патологии. Данные мероприятия позволят вылечить пациента и предотвратить заражение окружающих его людей.
Лечение заболеваний аллергического характера всегда комплексное и состоит из нескольких методов воздействия.

Это меры, направленные на устранение острого процесса, проведение профилактических мероприятий, меры базисной терапии.
После прекращения контакта человека и аллергена нужно постараться исключить его повторные случаи. Избегание аллергенов является основным способом лечения аллергии, имеющим высокую эффективность.
Сыпь по всему телу
Лечение сыпи, как и любого другого заболевания, следует начинать с проведения обследования, установления диагноза, и уточнения основных причинных факторов, влияющих на развитие и течение болезни:
Появление некоторых изменений кожного покрова может свидетельствовать о дисбалансе в организме, который может проявляться в виде аллергических высыпаний. Такая группа кожных заболеваний включает: хлоазму, крапивницу, меланому, розовые угри, красную волчанку, акне, дерматит и экзему.
Не редко после употребления каких-либо медикаментов, цитрусовых фруктов или сладкого проявляется аллергическая реакция кожи. Такая симптоматика предполагает своевременную сдачу анализов у врача-иммунолога, чтобы определить, чем вызваны симптомы аллергической болезни. Затем на основе полученных результатов назначается соответствующая терапия. Фармакотерапия начинается исключительно после устранения раздражающего аллергена. Как правило, сыпь спровоцированная аллергией сопровождается следующими симптомами:
- чиханье;
- воспаление слизистой оболочки полости носа;
- воспаление слизистых глаз.
Элементы аллергической реакции на коже могут быть средних или крупных размеров в виде красных пятен, корочек, папул и небольших волдырей. Для такой сыпи характерен сильный зуд, а внешний вид элементов сыпи напоминает мелкие капиллярные кровоизлияния.
Можно применять дополнительные препараты без рецепта для того чтобы снять дискомфортный зуд - увлажнительные средства (мазь, крем, лосьон). Антигистаминные средства прописываются лечащим аллергологом, после того, как выявлен аллерген.
Выбор схемы лечения и подбор медикаментозных препаратов должны осуществляться исключительно квалифицированным специалистом. Выбор лекарства напрямую зависит от вида сыпи на теле и причины, что ее вызвала.
Именно поэтому самостоятельно подбирать медикаменты не стоит, если вы не хотите усилить зуд и еще больше усугубить ситуацию.
.
Половину успеха при лечении сыпи у взрослых в первую очередь зависит от устранения заболевания, на фоне которого сыпь появилась. Лечение должно происходить в три этапа:
1. Диагностика и выявление точной причины появления сыпи.
2. Назначение терапии для воздействия на основное заболевание.
3. Назначение средств для снятия симптомов и внешнего воздействия на сыпь.
Если сыпь имеет аллергическое происхождение, назначается прием антигистаминных препаратов и лекарств для выведения раздражителя из организма. Инфекционные высыпания лечат противогрибковыми средствами.
Соблюдение личной гигиены позволит избежать занесения бактерий в места повреждения кожи, а регулярное использование мази «Ла-Кри» от сыпи у взрослого значительно сократит период лечения.
Для устранения наиболее неприятных симптомов можно использовать простые медицинские и косметические средства, в том числе, средства «Ла-Кри»:
- Крем «Ла-Кри» успокоит зуд, снимет раздражение, восстановит защитные способности кожи.
- Эмульсия «Ла-Кри» увлажнит сухие участки кожи и уменьшит шелушение.
- Очищающий гель «Ла-Кри» мягко очистит поражённые участки кожи.
При кожной сыпи производится лечение только основного заболевания, которое вызвало сыпь. Лечение должно проходить только с назначения специалиста. В большинстве случаев сыпь проходит сама.
Сыпь может лечиться следующим образом:
- Сыпь, которая вызвана аллергенами, должна быть устранена путем исключения воздействия раздражителя.
- Сыпь, которая образуется в результате дерматологических заболеваний, лечится различными мазями и лекарственными препаратами, назначенными врачом.
- Сыпь, которая служит симптомом инфекционного заболевания подлежит комплексному лечению под руководством врача-инфекциониста.
- местных антигистаминных и противовоспалительных (Бепантена, Элокола, Фенистила, Мезодерма, Белодерма, Солкосерила);
- антигистаминных для внутреннего употребления (Эриус, Зиртек, Тавегил, Лоратидин, Диазолин, Цетрин);
- народных средств (настойки мелиссы);
- противогрибковых (Флюконазола);
- мазей с глюкокортикостероидами (Локоид, Адвантан).
Препараты должны быть иметь комплексное воздействие на устранение причины заболевания. Если сыпь вызвана аллергией, то должны быть назначены антигистаминные средства внутреннего или внешнего спектра действия.
- Фенистил гель.
- Гистан.
- Псило-бальзам.
- Синафлан.
- Деситин.
Врачи часто назначают гормональные мази для лечения покраснения на коже. Особенно если стандартная терапия не приносит желаемых результатов.
Существуют и другие крема и мази, которые оказывают заживляющее, увлажняющее действие. Некоторые специалисты назначают препараты с антибиотиком для быстрого выздоровления.
- Элидел.
- Акридерм.
- Пантенол.
Может помочь народная медицина в комплексном воздействии. Солевые ванночки прекрасно распаривают кожу, устраняя зуд и покраснение. Облегчить ситуацию может череда. Ванночки с травой можно делать ежедневно, чтобы снять неприятные ощущения.
Если поставлен диагноз, определено заболевание, ставшее причиной, назначают соответствующее лекарство от зуда кожи тела:
- При почечном зуде: УФВ-терапия, Холестирамин, активированный уголь, Талидомид, Налтрексон, Ондансетрон, Капсациновый крем, Тавегил.
- Зуд на фоне холестаза лечится урсодезоксихолевой кислотой, Холестирамином, Фенобарбиталом, Рифампицином, Налоксоном, Налтрексоном, Налмефеном, Фексадином, Трексилом, Тавегилом.
- Эндокринные болезни: необходимо увлажнение кожи, гормональные препараты, компенсация сахарного диабета.
- Гематологические заболевания: препараты железа, Аспирин, Холестирамин, Циметидин.
- Сенильный (старческий зуд): препараты с успокаивающим действием (седативные).
Местное лечение
К местному лечению относят обработку поверхности кожи в очагах воспаления. Это могут быть компрессы, примочки 3-5% уксуса, присыпки тальком, утренняя и вечерняя гигиена. Среди медикаментозных средств эффективна мазь снимающая зуд:
- Локоид;
- Тридерм;
- Ультрапрокт;
- Белосалик;
- Банеоцин;
- гидрокортизоновая мазь (имеет массу противопоказаний).
Антигистаминные
В терапии заболеваний с проявлениями зуда часто используются препараты, блокирующие выработку гистамина. Антигистаминные препараты при зуде:
- Атаракс. Действующее вещество – гидроксизина гидрохлорид. Зуд стихает через 30 минут.
- Берликорт. Назначают для устранения любых признаков аллергии. Действующее вещество – триамцинолон.
- Десазон. Действующее вещество – дексаметазон.
- Диазолин. Назначается при псориазе, экземе, крапивнице, укусах насекомых.
Этиотропная терапия
Это лечение, направленное на устранение микробного, вирусного, бактериального, инфекционного возбудителя. Все антибактериальные препараты (антибиотики), сульфаниламиды, нитрофурановые препараты являются этиотропными.
К этиотропным средствам относят интерфероны, антидоты, иммунные глобулины, пробиотики, бактериофаги, антигельминтные препараты. Препараты этиотропной терапии используют при осложнениях наследственной болезни, отравлении, герпетических инфекциях разных органов.
Народные средства
От хронической аллергии реально избавиться, применяя различные травы.

Народная медицина включает в себя приготовление противоаллергических спиртовых настоек, сборов и отваров. Чаще всего из них изготавливают примочки на пораженные места, но иногда настойки нужно принимать дозировано внутрь.
Народные средства дают хорошие результаты при сочетании их с современными способами борьбы с аллергией.
Действенными являются такие травы как череда, калина и ромашка. Все они снимают воспаление и обладают быстрым эффектом.
Местное воздействие
Ряд лекарственных препаратов для местного воздействия подходит и детям, и взрослым. Это кремы, мази и гели, которые оказывают на кожу регенерирующее воздействие, обладают противозудящим и противовоспалительным эффектом.
Благодаря препаратам с местным воздействием можно быстро облегчить неприятные симптомы аллергии.
Прием внутрь
В комплексе с препаратами, которыми требуется покрывать пораженные участки кожи, в большинстве случаев назначаются лекарства для внутреннего применения. Помимо таблеток это могут быть отвары трав и ингаляции специальными маслами, имеющими противоаллергическое действие.
Обзор эффективных мазей
Наиболее действенными являются мази от аллергии, имеющие в своем составе гормоны. Быстро и эффективно устраняют аллергическую реакцию с кожных покровов такие мази как «Локоид», «Гистан», «Элоком».

В некоторых случаях нельзя применять данные препараты, например во время беременности. Поэтому для устранения симптома могут быть предложены негормональные мази – «Бепантен», «Протопик» и другие.
Post Views: 12 219









